BAB II KONSEP DASAR -...
Transcript of BAB II KONSEP DASAR -...

9
BAB II
KONSEP DASAR
A. Pengertian
Tuberkulosis adalah merupakan infeksi kronik yang disebabkan
oleh Mycobacterium tuberculosis dan ditandai oleh granuloma pada
jaringan yang terinfeksi dan oleh hipersensitivitas yang diperantarai sel
(cell-mediated hypersensitivity). Penyakit ini biasanya terletak di paru,
tetapi dapat mengenai organ lain. Dengan tidak adanya pengobatan yang
efektif untuk penyakit yang aktif, bisa terjadi penyakit yang kronik, dan
berakhir dengan kematian (Daniel, T. M., 1999).
Tuberkulosis (TB) adalah penyakit infeksius, yang terutama
menyerang perenkim paru. Agen infeksius utama yaitu Mycobacterium
tuberculosis yang merupakan batang aerobik tahan asam yang tumbuh
dengan lambat dan sensitif terhadap panas dan sinar ultraviolet.
Tuberkulosis dapat juga ditularkan kebagian tubuh lainnya, termasuk
meninges, ginjal, tulang, dan nodus limfe (Brunner dan Suddarth, 2001).
Menurut Herdin Sibuea tahun 2005 tuberkulosis paru adalah suatu
infeksi kronik jaringan paru, yang disebabkan oleh Mycobacterium
tuberculosae.
Menurut Irman Somantri tahun 2008 tuberkulosis paru-paru
merupakan penyakit infeksi yang menyerang parenkim paru-paru

10
disebabkan oleh Mycobabacterium tuberculosis. Penyakit ini juga dapat
menyebar kebagian tubuh lain seperti meningen, ginjal, tulang dan nodus
limfe.
Tuberculosis (TB)adalah penyakit infeksi menular yang
disebabkan oleh Mycobacterium tuberkulosis dengan gejala yang
bervariasi, akibat kuman Mycobacterium Tuberkulosis sistemik sehingga
dapat mengenai semua organ tubuh dengan lokasi terbanyak di paru-paru
yang biasanya merupakan lokasi infeksi primer (Mansjoer, 2000).
Jadi penulis menyimpulkan bahwa TB Paru adalah penyakit infeksi
yang disebabkan oleh kuman Mycobakterium tuberculosis yang
menyerang saluran pernapasan terutama parenkim paru.
Di Indonesia klasifikasi yang banyak dipakai adalah berdasarkan kelainan
klinis, radiologis, dan mikrobiologis:
1. Tuberkulosis Paru.
2. Bekas tuberkulosis paru.
3. Tuberkulosis paru tersangka.
Tuberkulosis paru tersangka yang terbagi dalam:
a. Tuberkulosis paru tersangka yang diobati( Sputum BTA negatif,
tetapi tanda-tanda lain positif).
b. Tuberkulosis paru tersangka yang tidak diobati(Sputum BTA
negatif dan tanda-tanda lain meragukan).
(Suyono, 2008).

11
B. Anatomi Dan Fisiologi
1. Anatomi
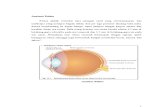
Gambar 1. Menjelaskan bagian-bagian dari sistem pernapasan
(prestasiherfen.blogspot.com/2010)
Saluran yang menghantarkan udara hingga mencapai paru-paru
adalah hidung, faring, laring, trakea, bronkus, dan bronkiolus.Nares
anterior adalah saluran-saluran di dalam lubang hidung. Saluran-saluran
itu bermuara kedalam bagian yang dikenal sebagai vestibulum (rongga)
hidung. Vestibulum ini dilapisi dengan epitelium bergaris yang
bersambung dengan kulit. Lapisan nares anteriormemuat sejumlah
kelenjar sebaseus yang ditutupi oleh bulu kasar. Kelenjar-kelenjar itu

12
bermuara kedalam rongga hidung. Rongga hidung dilapisi selaput lendir
yang sangat kaya akan pembuluh darah, dan bersambung dengan lapisan
faring dan dengan selaput lendir semua sinus yang mempunyai lubang
masuk kedalam rongga hidung. Daerah pernapasan dilapisi epitelium
silinder dan sel spitel berambut yang mengandung sel cangkir atau sel
lendir. Diatas sputum nasalis dan konkha selaput lendir ini paling tebal,
yang diuraikan dibawah. Adanya tiga tulang kerang (konkhea) yang
diselaputi epitelium pernapasan dan menjorok dari dinding lateral hidung
kedalam rongga, sangat memperbesar permukaan selaput lendir tersebut.
Sewaktu udara melalui hidung, udara disaring oleh bulu-bulu yang
terdapat didalam vestibulum, dan karena kontak dengan permukaan
lendiryang dilaluinya maka udara menjadi hangat, dan penguapan air dari
permukaan selaput lendir menjadi lembab. Hidung menghubungkan
lubang-lubang dari sinus udara para-nasalis yang masuk kedalam rongga-
rongga hidung, dan juga lubang-lubang naso-lakrimal yang menyalurkan
air mata dari mata kedalam bagian bawah rongga nasalis, kedalam hidung.
Faring (tekak) adalah pipa berotot yang berjalan dari dasar
tengkorak sampai persambungannya dengan usofagus pada ketinggian
tulang rawan krikoid. Maka letaknya dibelakang hidung (naso-faring),
dibelakang mulut (oro-faring) dan dibelakang laring (farink-laringeal).
Laring (tenggorok) merupakan saluran udara dan bertindak sebagai
pembentukan suara, terletak di depan bagian faring sampai ketinggian
vertebra servikalis dan masuk ke dalam trakea dibawahnya. Pangkal

13
tenggorok itu dapat di tutup oleh sebuah empang tenggorok yang disebut
epiglotis, yang terdiri daritulang-tulang rawan yang berfungsi pada waktu
kita menelan makanan menutupi laring. Laring dilapisi oleh selaput lendir,
kecuali pita suara dan bagian epiglotis yang dilapisi oleh sel epitelium
berlapis.
Trakhea atau batang tenggorok kira-kira 9 cm panjangnya. Trakhea
berjalan dari laring sampai kira-kira ketinggian vertebra torakalis ke lima
dan ditempat ini bercabang menjadi dua bronkhus (bronkhi). Trakhea
tersusun atas 16-20 lingkaran tak lengkap berupa cincin tulang rawan yang
diikat bersama oleh jaringan fibrosa dan yang melengkapi lingkaran
disebelah belakang trakhea, Selain itu juga memuat beberapa jaringan otot.
Trakhea dilapisi oleh selaput lendir yang terdiri atas epitelium bersilia dan
sel cangkir. Jurusan silia ini bergerak ialah keatas kearah laring, maka
dengan gerakan ini debu dan butir-butir halus lainnya yang turut masuk
bersama dengan pernapasan dapat dikeluarkan.
Bronchus yang terbentuk dari belahan dua trakea pada ketinggian
kira-kira vertebra torakalis kelima, mempunyai struktur serupa dengan
trakhea dan dilapisi oleh jenis sel yang sama. Bronkus-bronkus itu berjalan
ke bawah dan ke samping ke arah tampuk paru. Bronkus kanan lebih
pendek dan lebih lebar daripada yang kiri, sedikit lebih tinggi dari arteri
pulmonalis dan mengeluarkan sebuah cabang utama lewat di bawah arteri,
disebut bronkus lobus bawah. Bronkus kiri lebih panjang dan lebih
langsing dari yang kanan, dan berjalan di bawah arteri pulmonalis sebelum

14
dibelah menjadi beberapa cabang yang berjalan ke lobus atas dan bawah.
Cabang utama bronkus kanan dan kiri bercabang lagi menjadi bronkus
lobaris dan kemudian menjadi lobus segmentalis. Percabangan ini berjalan
terus menjadi bronchus. Yang ukurannya semakin kecil, sampai akhirnya
menjadi bronchiolus terminalis, yaitu saluran udara terkecil yang tidak
mengandung alveoli (kantong udara). Bronkiolus terminalis memiliki garis
tengah kurang lebih 1 mm. Bronkiolustidak diperkuat oleh cincin tulang
rawan. Tetapi dikelilingi oleh otot polos sehingga ukurannya dapat
berubah. Saluran-saluran udara ke bawah sampai tingkat bronkiolus
terminalis disebut saluran penghantar udara karena fungsi utamanya
adalah sebagai penghantar udara ke tempat pertukaran gas paru-paru.
Alveolus yaitu tempat pertukaran gas assinus terdiri dari
bronkiolus dan respiratorius yang terkadang memiliki kantong udara kecil
atau alveoli pada dindingnya. Ductus alveolaris seluruhnya dibatasi oleh
alveolis dan sakus alveolaris terminalis merupakan akhir paru-paru,
assinus atau kadang disebut lobulus primer memiliki tangan kira-kira 0,5-
1,0 cm. Terdapatsekitar 20 kali percabangan mulai dari trachea sampai
sakus alveolaris. Alveolus dipisahkan oleh dinding yang dinamakan pori-
pori kohn.
Paru-paru terdapat dalam rongga toraks pada bagian kiri dan
kanan. Dilapisi oleh pleura yaitu parietal pleura dan visceral pleura. Di
dalam rongga pleura terdapat cairan surfaktan yang berfungsi untuk
lubrikai. Paru kanan dibagi atas tiga lobus yaitu lobus superior, medius

15
dan inferior sedangkan paru kiri dibagi dua lobus yaitu lobus superior dan
inferior. Tiap lobus dibungkus oleh jaringan elastik yang mengandung
pembuluh limfe, arteriola, venula, bronchial venula, ductus alveolar,
sakkus alveolar dan alveoli. Diperkirakan bahwa setiap paru-paru
mengandung 150 juta alveoli, sehingga mempunyai permukaan yang
cukup luas untuk tempat permukaan/pertukaran gas(PriceEvelyn, 2004).
2. Fisiologi
Pernapasan paru merupakan pertukaran oksigen dan karbon
dioksida yang terjadi pada paru-paru. Pernapasan melalui paru-paru atau
pernapasan eksterna, oksigen diambil melalui mulut dan hidung pada
waktu bernapas yang oksigen masuk melalui trakea sampai ke alveoli
berhubungan dengan darah dalam kapiler pulmonar. Alveoli memisahkan
dari darah, oksigen menembus membran, diambil oleh sel darah merah
dibawa ke jantung dan dari jantung dipompakan ke seluruh tubuh.
Di dalam paru-paru karbon dioksida merupakan hasil buangan
yang menembus membran alveoli. Dari kapiler darah dikeluarkan melalui
pipa bronkus dan berakhir pada mulut dan hidung. Empat proses yang
berhubungan dengan pernapasan pulmoner:
1. Ventilasi pulmoner yaitu gerakan pernapasan yang menukar udara
dalam alveoli dengan udara luar.
2. Arus darah melalui paru-paru yaitu darah mengandung oksigen
masuk ke seluruh tubuh, dan karbon dioksida dari seluruh tubuh
masuk ke paru-paru.

16
3. Distribusi arus udara dan arus darah sedemikian rupa dengan
jumlah yang tepat yang bisa dicapai untuk semua bagian.
4. Difusi gas yang menembus membran alveoli dan kapiler karbon
dioksida lebih mudah berdifusi dari pada oksigen.
Proses pertukaran oksigen dan karbon dioksida terjadi ketika
konsentrasi dalam darah mempengaruhi dan merangsang pusat
pernapasan terdapat dalam otak untuk memperbesar kecepatan dalam
pernapasan, sehingga terjadi pengambilan O2 dan pengeluaran CO2 lebih
banyak. Darah merah (hemoglobin) yang banyak mengandung oksigen
dari seluruh tubuh masuk ke dalam jaringan yang akhirnya masuk
mencapai kapiler. Darah mengeluarkan oksigen ke dalam jaringan,
mengambil karbon dioksida untuk di bawa ke paru-paru dan di paru-paru
terjadi pernapasan eksterna.
Besarnya daya muat udara dalam paru-paru 4500-5000 ml(4,5-5
liter). Udara yang diproses dalam paru-paru (inspirasi dan ekspirasi)
hanya 10 %, ±500ml disebut udara pasang surut (tidal air) yaitu yang
dihirup dan yang dihembuskan pada pernapasan biasa. Kecepatan
pernapasan pada wanita lebih tinggi dari pada pria. Perenapasan secara
normal, ekspirasi akan menyusul inspirasi dan kemudian istirahat. Pada
bayi ada kalanya terbalik, inspirasi-istirahat-ekspirasi, disebut pernapasan
terbalik (syaifuddin, 2006).

17
C. Etiologi
Tuberkulosis merupakan penyakit infeksi yang disebabkan oleh
Mycobacterium Tuberculosis, sejenis kuman yang berbentuk batang
dengan ukuran panjang 1-4 mm dan tebal 0,3-0,6 mm. Sebagian besar
komponen Mycobakterium Tuberculosis adalah berupa lemak/ lipid
sehingga kuman mampu tahan terhadap asam serta sangat tahan
terhadap zat kimia dan faktor fisik. Mikroorganisme ini bersifat aerob
yakni menyukai daerah yang banyak oksigen. Oleh karena itu,
Mycobacterium Tuberculosis senang tinggal di daerah apeks paru-
paru yang kandungan oksigennya tinggi. Daerah tersebut menjadi
tempat yang kondusif untuk penyakit tuberkulosis.
( Somantri, I.,2008 ).
D. Patofisiologi
Individu rentan yang menghirup basil tuberkulosis dan menjadi
terinfeksi. Bakteri dipindahkan melalui jalan napas ke alveoli, tempat
dimana mereka berkumpul dan mulai untuk memperbanyak diri.
Basil juga dipindahkan melalui sistem limfe dan aliran darah ke
bagian tubuh lainnya (ginjal, tulang, korteks serebri ), dan area paru-
paru lainnya (lobus atas).
Sistem imun tubuh berespon dengan melakukan proses inflamasi.
Fagosit (neutrofil dan makrofag) menelan banyak bakteri, limfosit

18
spesifik tuberkulosis melisis (menghancurkan) jaringan normal.
Reaksi jaringan ini mengakibatkan penumpukan eksudat dalam
alveoli, yang membentuk dinding protektif. Granuloma diubah
menjadi massa jaringan fibrosa. Bagian sentral dari massa fibrosa ini
disebut tuberkel ghon. Bahan bakteri dan makrofag menjadi nekrotik,
membentuk massa seperti keju. Massa ini dapat mengalami
kalsifikasi, membentuk skar kolagenosa. Bakteri menjadi dorman,
tanpa perkembangan penyakit aktif.
Setelah pemajanan dan infeksi awal, individu dapat mengalami
penyakit aktif karena gangguan atau respons yang inadekuat dari
respons sistem imun. Penyakit aktif dapat juga terjadi dengan infeksi
ulang dan aktivasi bakteri dorman. Dalam keadaan ini, tuberkel ghon
memecah melepaskan bahan seperti keju kedalam bronki. Bakteri
kemudian menjadi tersebar diudara, mengakibatkan penyebaran
penyakit lebih jauh. Tuberkel yang memecah menyembuh membentuk
jaringan parut. Paru yang terinfeksi menjadi lebih membengkak,
mengakibatkan terjadinya bronkopneumonia lebih lanjut, pembentukan
tuberkel dan selanjutnya (Smeltzer & Bare, 2001).
E. Manifestasi Klinis
Gambaran klinis tuberkulosis mungkin belum muncul pada infeksi
awal, dan mungkin tidak akan pernah timbul apabila tidak terjadi
infeksi aktif. Apabila timbul infeksi aktif, pasien biasanya

19
memperlihatkan tanda : demam (biasanya pada pagi hari), malaese,
keringat malam,gejala flu, batuk darah, batuk purulen produktif disertai
nyeri dada sering timbul pada infeksi aktif, hilangnya nafsu makan, dan
penurunan berat badan (Corwin, E.,2000).
F. Penatalaksanaan
1. Pengobatan
Pengobatan TB bertujuan untuk menyembuhkan pasien,
mencegah kematian, mencegah kekambuhan, memutuskan rantai
penularan, dan mencegah terjadinya resistensi kuman terhadap OAT.
Aktivitas obat tuberkulosis terdapat 2 macam sifat/ aktivitas obat
terhadap tuberkulosis yaitu:
a. Aktivitas bakterisid dimana obat ini bersifat membunuh kuman-
kuman yang sedang tumbuh (metabolismenya masih aktif).
Aktivitas bakterisid biasanya diukur dari kecepatan obat tersebut
membunuh atau melenyapkan kuman sehingga pada pembiakan
akan didapatkan hasil yang negatif(2 bulan dari permulaan
pengobatan).
b. Aktivitas sterilisasi dimana obat ini bersifat membunuh kuman-
kuman yang pertumbuhannya lambat(metabolisme kurang
aktif). Aktivitas sterilisasi diukur dari angka kekambuhan
setelah pengobatan dihentikan.
Jenis dan dosis OAT :

20
a) Isoniazid (H)
Isouroniazid (dikenal dengan INH) bersifat bakterisid, efektif
terhadap kuman dalam keadaan metabolik aktif, yaitu kuman
yang sedang berkembang. Efek samping yang mungkin
timbul berupa neuropati perifer karena interferensi fungsi
biologi vitamin B6 atau piridoksin, demam bila terjadi ikterus
dan pengobatan dapat dikurangi dosisnya atau dapat
dihentikan sampai ikterus membaik. Efek samping ringan
dapat berupa kesemutan, nyeri otot, gatal-gatal. Padakeadaan
ini pemberian INH dapat diteruskan sesuai dosis.
b) Rifampisin (R)
Bersifat bakterisid, dapat membunuh kuman semi-dorman
(persisten) hepatitis, mual, reaksi demam, trombositopenia,
dan flu-like syndrome’s. Rifampisin dapat menyebabkan
warna merah atau jingga pada air seni dan keringat, dan itu
harus diberitahukan kepada keluarga atau penderita agar tidak
menjadi cemas. Warna merah tersebut terjadi karena proses
metabolisme obat dan tidak berbahaya.
c) Pirazinamid (Z)
Bersifat bakterisid, dapat membunuh kuman yang berada
dalam sel dengan suasana asam. Efek samping yang dapat
ditimbulkan adalah hiperurisemia, hepatotoksisitas, hepatitis

21
dan atralgia.
d) Streptomisin (S)
Streptomisin merupakan salah satu obat anti tuberkulosis
pertama yang ditemukan. Streptomisin ini suatu antibiotik
golongan aminoglikosida yang harus diberikan secara
parenteral dan bekerja mencegah pertumbuhan organisme
ekstra seluler. Efek samping obat ini adalah toksik pada saraf
kranial ke VIII yang dapat menyebabkan disfungsi vestibular
dan atau hilangnya pendengaran.
e) Etambutol (E)
Etambutol satu-satunya obat lapis pertama yang mempunyai
efek bakteriostatis, tetapi bila dikombinasikan dengan INH
dan rifampisin terbukti bisa mencegah terjadinya resisten
obat. Etambutol dapat menyebabkan gangguan penglihatan
berupa berkurangnya ketajaman penglihatan, buta warna
merah dan hijau, maupun optik neuritis.
2. Prinsip Pengobatan
Obat TBC diberikan dalam bentuk kombinasi dari beberapa
jenis dalam jumlah cukup dan dosis tepat selama 6-8 bulan dengan
kategori pengobatan, supaya semua kuman (termasuk kuman
persisten) dapat dibunuh. Dosis tahap intensif dan dosis tahap
lanjutan ditelan sebagai dosis tunggal dan sebaiknya digunakan

22
pada saat perut kosong. Apabila panduan obat yang digunakan
tidak adekuat (jenis, dosis, dan jangka waktu pengobatan), kuman
TB akan berkembang menjadi kuman kebal obat (resisten). Jangan
gunakan OAT tunggal (monoterapi) dan gunakan Pemakaian
OAT-Kombinasi Dosis Tetap (OAT-KDT) lebih menguntungkan
dan sangat dianjurkan. Untuk menjamin kepatuhan pasien dalam
menelan obat, pengobatan perlu dilakukan pengawasan langsung
(DOT = Directly Observed Treatment) oleh seorang Pengawas
Menelan Obat (PMO).
Pengobatan TB diberikan dalam 2 tahap yaitu pada tahap awal
(intensif) dan lanjutan.
a. Tahap Awal (intensif)
Pada tahap awal (intensif) penderita mendapat obat setiap
hari dan perlu diawasi secara langsung untuk mencegah
terjadinya resistensi obat. Bila pengobatan tahap intensif
tersebut diberikan secara tepat, biasanya penderita menular
menjadi tidak menular dalam kurun waktu 2 minggu. Sebagian
besar penderita TB BTA positif menjadi BTA negatif
(konversi) dalam 2 bulan.
b. Tahap lanjutan
Pada tahap lanjutan penderita mendapat jenis obat lebih
sedikit, namun dalam jangka waktu yang lebih lama. Tahap
lanjutan ini penting untuk membunuh kuman persister sehingga

23
mencegah terjadinya kekambuhan.
3. Panduan OAT yang digunakan di indonesia
Panduan OAT yang digunakan oleh Program Penanggulangan
tuberkulosis di indonesia :
a. Kategori I : 2HRZE/ 4 (HR)3
Tahap intensif terdiri dari isoniasid (H), Rifampisin (R),
Pirazinamid (Z), dan Etambutol (E). Obat-obat tersebut
diberikan setiap hari selama 2 bulan (2 HRZE). Kemudian
diteruskan dengan tahap lanjutan yang terdiri dari Isoniasid
(H), dan Rifampisin (R), diberikan dalam 3 kali seminggu
selama 4 bulan (4H3R3).
Obat ini diberikan untuk pasien baru :
a) Pasien baru TB paru BTA positif.
b) Pasien TB paru BTA negatif foto toraks positif.
c) Pasien TB ekstra paru.
b. Kategori 2 : 2(HRZE)S/ HRZE/5(HR)3E3.
Tahap intensif diberikan selama 3 bulan, yang terdiri dari 2
bulan dengan Isoniasid (H), Rifampisin (R), Pirasinamid (Z),
Etambutol (E), dan suntikan streptomisin setiap hari dari unit
pelayanan kesehatan. Dilanjutkan 1 bulan untuk Isoniasid,
rifampisin, pirazinamid, dan etambutol setiap hari. Setelah itu
diteruskan dalam tahap lanjutan selama 5 bulan dengan HRE
yang diberikan dalam 3 kali dalam seminggu.

24
Panduan OAT ini diberikan untuk pasien BTA positif yang
telah diobati sebelumnya :
a) Pasien kambuh.
b) Pasien gagal.
c) Pasien dengan pengobatan setelah putus berobat (default).
c. Kategori 3 : 2HRZ/ 4H3R3
Tahap intensif terdiri dari HRZ diberikan setiap hari selama
2 bulan (2HRZ), diteruskan dengan tahap lanjutan terdiri dari
HR selama 4 bulan diberikan 3 kali seminggu (4H3R3).
Obat ini berikan untuk pasien :
a) Penderita baru BTA negatif dan rontgen positif sakit ringan.
b) Penderita ekstra paru ringan, yaitu TB kelenjar limfe
(limfadenetis), pleuritis eksudativa unilateral, TBC kulit,
TBC tulang (kecuali tulang belakang), sendi dan kelenjar
adrenal.
4. Pembedahan
Pasien kambuh adalah pasien yang telah menjalani terapi
TB adekuat dan sudah dinyatakan sembuh oleh dokter secara
klinis, mikrobiologis maupun radiologis, kemudian pada evaluasi
berikutnya terdapat gejala klinis tuberkulosis positif (mikrobiologi
positif). Terapi pembedahan, banyak dilakukan dalam upaya
penyembuhan pasien tuberkulosis yang kambuh. Indikasi terapi
bedah saat ini adalah Pasien dengan sputum BTA tetap positif

25
(persisten) setelah pengobatan diulang, pasien dengan batuk darah
masif atau berulang, terapi fistula bronkopleura, drainase empiema
tuberkulosis, dan untuk mengatasi gangguan mekanik yang timbul
pada tuberkulosis tulang (seperti stabilitas tulang vertebra pada
penyakit pott).
5. Pencegahan
Untuk mengurangi kejadian tuberkulosis, kuman-kuman
harus dicegah supaya tidak menular dari seseorang ke orang lain.
Langkah-langkah pencegahan yang dapat dilakukan adalah dengan
pemeriksaan pada semua orang yang menderita tuberkulosis dan
mengobatinya secara adekuat, mengidentifikasi orang-orang yang
harus mendapat kemoterapi, memperhitungkan orang-orang yang
dulu pernah tuberkulosis dan mereka yang tidak mendapat
pengobatan yang adekuat dengan kemoterapi, mempertahankan
status kesehatan dengan asupan nutrisi yang adekuat, isolasi jika
pada analisa sputum terdapat bakteri hingga dilakukan pengobatan,
pemberianimunisasi BCG untuk meningkatkan daya tahan tubuh
terhadap infeksi oleh basil tuberkulosis virulen.
G. Komplikasi
Penyakit tuberkulosis paru bila tidak ditangani dengan benar
akan menimbulkan komplikasi sebagai berikut:

26
1. Komplikasi dini : pleuritis, efusi pleura, empiema, laringitis, usus.
2. Komplikasi lanjut : obstruksi jalan napas, SOFT (sindrom obstruksi
pasca tuberkulosis ), kerusakan parenkim berat; fibrosis paru, kor
pulmonal, amiloidosis, karsinoma paru, sindrom gagal napas
dewasa, sering terjadipada TB milier, dan kavitas TB
(Aru,w, dkk., 2006).
H. Pengkajian Fokus
Menurut doenges dkk, riwayat keperawatan yang dapat dikaji adalah :
1. Aktivitas / istirahat
Subjektif :
a. Kelelahan umum dan kelemahan.
b. Napas pendek karena kerja.
c. Kesulitan tidur pada malam hari atau demam malam hari,
menggigil atau berkeringat.
d. Mimpi buruk.
Objektif :
a. Takikardi, takipnea / dipsnea pada kerja.
b. Kelelahan otot, nyeri, dan sesak (tahap lanjut).
2. Integritas Ego
Subjektif :
a. Adanya / faktor stress lama.

27
b. Masalah keuangan, rumah.
c. Perasaan tak berdaya / tak ada harapan.
d. Populasi budaya / etnik: amerika asli atau imigran dari amerika
tengah, asia tenggara, indian anak benua.
Objektif :
a. Menyangkal (khususnya selama tahap dini).
b. Ansietas, ketakutan, mudah terangsang.
3. Makanan / cairan
Subjektif :
a. Kehilangan nafsu makan.
b. Tak dapat mencerna.
c. Penurunan berat badan.
Objektif :
a. Turgor kulit buruk, kering / atau kulit bersisik.
b. otot / hilang lemak subkutan.
4. Nyeri / kenyamanan
Subjektif :
a. Nyeri dada meningkat karena batuk berulang.
Objektif :
a. Berhati-hati pada area yang sakit.
b. Perilaku distraksi, gelisah.
5. Sirkulasi
Subjektif :

28
a. Palpitasi
Objektif:
a. Takikardia, disritmia.
b. Adanya S3 dan S4, bunyi gallop (gagal jantung akibat effusi).
c. Nadi apikal (PMI) berpindah oleh adanya penyimpangan
mediastinal.
d. Tanda Homman (bunyi rendah denyut jantung akibat adanya
udara dalam mediastinum).
e. TD: hipertensi/hipotensi.
f. Distensi vena jugularis.
6. Pernapasan
Subjektif :
a. Batuk, produktif atau tak produktif.
b. Napas pendek.
c. Riwayat tuberkulosis / terpajan pada individu terinfeksi.
Objektif :
a. Peningkatan frekuensipernapasan (penyakit luas, atau fibrosis
parenkim paru dan pleura).
b. Pengembangan pernapasan tak simetris (effusi pleural).
c. Perkusi pekak dan penurunan fremitus (cairan pleural atau
penebalan pleural).
d. Bunyi napas menurun/ tak ada secara bilateral atau unilateral
(effusi pleural/ pneumotorak).

29
e. Bunyi napas tubuler dan atau bisikan pektoral diatas lesi luas.
f. Krekels tercatat diatas apek paru selama inspirasi cepat setelah
batuk pendek (krekels posttussic).
g. Karakteristik sputum: hijau atau purulen, mukoid kuning, atau
bercak darah.
h. Deviasi trakeal (penyebaran bronkogenik).
i. Tak perhatian, mudah terangsang yang nyata, perubahan mental
(tahap lanjut).
7. Keamanan
Subjektif :
a. Adanya kondisi penekanan imun, contoh AIDS, kanker.
b. Test HIV positif.
Objektif :
a. Demam rendah atau sakit panas akut.
8. Interaksi sosial
Subjektif :
a. Perasaan isolasi/ penolakan karena penyakit menular.
b. Perubahan pola biasa dalam tanggung jawab/ perubahan
kapasitas fisik untuk melakasanakan peran.
9. Penyuluhan / pembelajaran
Subjektif :
a. Riwayat keluarga TB.
b. Ketidak mampuan umum/ status kesehatan buruk.

30
c. Gagal untuk membaik/ kambuhnya TB.Tidak berpartisipasi dalam
terapi.
I. Pemeriksaan Diagnostik
Pemeriksaan diagnostik yang dapat dilakukan adalah sebagai berikut :
1. Kultur sputum: Positif untuk mycobakterium tuberculosis pada
tahap aktif penyakit.
2. Ziehl- Neelsen (pemakaian asam cepat pada gelas kaca untuk
usapan cairan darah): positif untuk basil asam cepat.
3. Tes kulit (PPD, Mantoux, potongan Vollmer): reaksi positif (area
indurasi 10 mm lebih besar, terjadi 48-72 jam setelah injeksi intra
dermal antigen) menunjukkan infeksi masa lalu dan adanya anti
body tetapi secara tidak berarti menunjukkan penyakit aktif. Reaksi
bermakna pada pasien yang secara klinik sakit berarti bahwa TB
aktif tidak dapat diturunkan atau infeksi disebabkan oleh
mykobakterium yang berbeda.
4. Foto Torak: Dapat menunjukkan infiltrasi lesi awal pada area paru
atas, simpanan kalsium lesi sembuh primer, atau effusi cairan.
Perubahan menunjukkan lebih luas TB dapat termasuk rongga, area
fibrosa.
5. ELISA/ Western Blot
6. Histologi atau kultur jaringan (termasuk pembersihan gaster; urine
dan cairan serebrospinal, biopsi kulit): positif untuk Mycobacteriun
Tuberculosis.

31
7. Biopsi jarum pada jaringan paru: positif untuk granuloma TB,
adanya sel raksasa menunjukkan nekrosis.
8. Elektrolit: Dapat tidak normal tergantung pada lokasi dan beratnya
infeksi; contoh hiponatremia disebabkan oleh tidak normalnya
retensi air dapat ditemukan pada TB paru kronis luar.
9. GDA: Dapat normal tergantung lokasi, berat dan kerusakan sisa
pada paru.
10.Pemeriksaan Fungsi paru : penurunan kapasitas vital, peningkatan
ruang mati, peningkatan rasio udara residu dan kapasitas paru total,
dan penurunan saturasi oksigen sekunder terhadap infiltrasi
parenkim atau fibrosis, kehilangan jaringan paru, dan penyakit
pleural (TB paru kronis luas).

32
J. Pathways Keperawatan
( Sylvia A. Price and Lourraine & Doengoes, 2000 ).
Gangguan
pertukaran gas
Mempengaruhi
termoregulasi
Alveolus mengalami
konsolidasi dan eksudasiPenyebaran infeksi
secara limfa hematogen
Alveolus
Paru-paru
Saluran pernapasan bawah
Penumpukan sekret
Peradangan bronkus ( Inflamasi )
Bakteri besar bertahan di bronkus
Saluran pernapasan atas
Saluran pernapasan
Airbone/inhalasi droplet
Mycobacterium tuberculosis
Bershan jalan
napas tidak
efektif
Ketidak
seimbangan
nutrisi kurang
dari kebutuhan
Sekret dapat
dikeluarkan
Anoreksia, malaese,
mual,muntahSekret sulit
dikeluarkan
Intoleransi aktivitas
HipertermiKeletihanGangguan pola
istirahat tidur
Resiko
penyebaran
infeksi
Terhirup
orang sehat
Batuk terus-
menerus

33
K. Diagnosa keperawatan
1. Bersihan jalan nafas tidak efektif berhubungan dengan akumulasi
sekret yang berlebihan
2. Gangguan pertukaran gas berhubungan dengan penurunan
permukaan efek paru, kerusakan membran di alveolar, kapiler,
sekret kental dan tebal.
3. Ketidak seimbangan nutrisi kurang dari kebutuhan tubuh
berhubungan dengan intake yang tidak adekuat sekunder terhadap
mual, muntah, dan nafsu makan menurun.
4. Gangguan pola istirahat tidur berhubungan dengan sesak nafas
dan batuk.
5. Intoleransi aktivitas berhubungan dengan keletihan dan inadekuat
oksigenasi untuk aktivitas.
6. Resiko tinggi penyebaran infeksi pada diri sendiri maupun orang
lain berhubungan dengan kurang pengetahuan untuk menghindari
pemajanan pathogen.
7. Hipertermi berhubungan dengan peningkatan kecepatan
metabolisme skunder terhadap infeksi paru.