Laporan PBL II B Modul1
description
Transcript of Laporan PBL II B Modul1

Makassar, 27 Desember 2011
Laporan PBL
Modul 1 “Nyeri Ulu Hati”
Blok Gastroenterohepatologi
Pembimbing : dr. Nurfachanti Fattah
Kelompok II B
Nurul Indra Khamariah Waris 1102060056
Rezky Zilviani 110207147
Sandi Suwardi Pakaya 1102080064
Ryan Charmy Pratama 1102100006
Yusuf Muchtar 1102100153
Nur Zulzilatun Musdhalifatullah 1102100075
Fitri Ani Azis 1102100082
Astriani Bernawi 1102100019
Uka Endriyana Rais 1102100035
Andi Rasnindah Ramadhani Razak 1102100147
Muhammad Anasfadli F. Sakti 1102100114
Ainun Rachmi AR. 1102100130
Muhammad Rizky Wirnawan Somai 1102100141
Fakultas Kedokteran
Universitas Muslim Indonesia
Makassar

Pendahuluan
Segala puji dan syukur kami panjatkan kepada Allah SWT karena atas
limpahan rahmat dan inayahNya sehingga laporan PBL ini dapat kami selesaikan
tepat waktu. Ucapan terima kasih kami sampaikan kepada tutor kami yang telah
membimbing kami dalam memahami dan menyelesaikan laporan modul I
mengenai “Nyeri Ulu Hati”
Laporan ini kami buat sebagai salah satu prasyarat mengikuti blok
Gastroenterohepatologi. Kami menyadari masih banyak kekurangan dalam
pembuatan laporan ini karena itu kami sangat mengharapkan kritik dan saran
yang membangun dari berbagai pihak
Demikian tugas laporan ini kami buat, kiranya dapat diterima dan siap
untuk dipresentasikan pada diskusi panel.
Makassar,27 Desember 2011
Kelompok II B

MODUL I
NYERI ULU HATI
Skenario 2
Seorang laki-laki, 61 tahun, dibawa ke Rumah Sakit dengan keluhan
utama muntah darah. Pada anamnesis di ketahui darah yang dimuntahkan
berwarna merah terang. Beberapa malam sebelumya, pasien ini sering
terbangun pada tengah malamakibat sakit pada daerah perut. Ia juga sering
terbangun pada tengah malam akibat sakit pada daerah perut. Ia juga sering
mengalami rasa tidak nyaman diperut pada siang hari dan terkadang mengalami
pusing saat berdiri
KATA SULIT
Muntah Darah : muntah yang bercampur dengan darah yang biss
disebabkan karena adanya perdarahan pada saluran cerna bagian atas
maupun bawah
Pusing : perasaan tidak seimbang dengan perasaan kepala
seperti berputar
Rasa tidak Nyaman di perut : suatu perasan yang menggangu di daerah
perut seperti nyeri
KALIMAT KUNCI
1. Seorang laki-laki 61 tahun
2. Keluhan umum : Muntah Darah
3. Darah yang dimuntahkan berwarna merah terang
4. Terbangun tengah malam akibat sakit pada daerah perut
5. Rasa tidak nyaman di perut pada siang hari
6. Kadang pusing jika berdiri
PERTANYAAN
1. Jelaskan anatomi, fisiologi, dan biokimia dari system pencernaan ?

2. Jelaskan etiologi dan patomekanisme dari hematemesis ?
3. Jelaskan hubungan muntah darah dengan gejala pada scenario ?
4. Jelaskan Langkah – langkah diagnosis
5. Differential diagnosis
a. Etiologi
b. Epidemiologi
c. Patomekanisme
d. Gejala Klinis
e. Pemeriksaan
f. Penatalaksanaan
g. Komplikasi
h. Konseling

Pembahasan
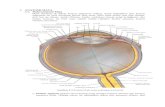
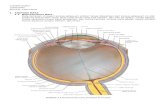
1. Anatomi, Fisiologi, dan biokimia dari system pencernaan
Sistem Gastroeintestinal atau sering disebut dengan system digestivus terdiri
atas Cavum oris, pharynx, Oesophagus, Gaster , Intestinum tenue ( duodenum
,jejeunum, ileum ) dan Intestinum crassum serta hepar dan pancreas.
1. Mulut
Merupakan jalan masuk menuju sistem pencernaan dan berisi organ
aksesori yang berfungsi dalam proses awal pencernaan. Secara umum mulut
terdiri atas dua bagian yaitu :
a. Bagian luar yang sempit (vestibula) yaitu ruang diantara gusi, gigi, bibir, dan
gusi
b. Bagian rongga mulut (bagian dalam), yaitu rongga mulut yang dibatasi oleh
tulang maksilaris, palatum dan mandibularis
Selaput lendir mulut ditutupi epitelium yang berlapis – lapis, di bawahnya
terletak kelenjar – kelenjar halus yang mengeluarkan lendir, selaput ini kaya
akan pembuluh darah dan juga memuat banyak ujung akhir syaraf sensoris. Di

sebelah luar mulut ditutupi oleh kulit dan disebelah dalam ditutupi oleh selaput
lender (mukosa).
Rongga mulut.
Pada rongga mulut teradapat gigi dan kelenjar ludah. Pada orang dewasa gigi
terdiri ats 32 buah pada setiap sisi terdapat dua buah gigi incisivus, 1 buah gigi
caninus, 2 buah gigi premolar dan 3 buah gigi molar. Pada kelenjar ludah
terdapat tiga buah kelenjar ludah bagiannya yaitu :
a. Kelenjar parotis, letaknya dibawah depan dari telinga diantara prosesus
mastoid kiri dan kanan os mandibularis, duktusnya stensoni.
b. Kelenjar submaksilaris, terletak dibawah rongga mulut bagian belakang,
duktusnya bernama duktus wartoni, bermuara di rongga mulut dekat dengan
frenulun lingua, ukuran kurang lebih sebesar kacang kenari.
c. Kelenjar sub lingualis, letaknya terdapat dibawah selaput lendir dasar rongga
mulut bermuara didasar rongga mulut.
2. Faring
Merupakan organ yang menghubungkan rongga mulut dengan
kerongkongan. Didalam lengkung faring terdapat tonsil yaitu kumpulan kelenjar
limfe yang banyak mengandung limfosit dan merupakan pertahanan terhadap
infeksi. Disini terdapat persimpangan antara jalan nafas dan jalan makanan, yang
terletak di belakang rongga mulut dan rongga hidung, Didepan ruas tulang
belakang.
3. Oesofagus
Merupakan saluran yang menghubungkan tekak dengan lambung,
panjangnya sekitar 9 sampai dengan 25 cm dengan diameter sekitar 2.54cm,
mulai dari faring sampai pintu masuk kardiak dibawah lambung.pada lapisan

submukosa oesphagus tebal dan berlemak sehingga mobilitas esophagus cukup
tinggi . Lapisan otot mendorong makanan di sepanjang oesophagus menuju
lambung menuju gaster yang dipersarafi oleh n. vagus. Pada bagian ujung bawah
oespohagus terdapat otot yang berfungsi sebagai sfingter yang tetap
berkontraksi, kecuali jika terjadi proses menelan . Hal ini mencegah terjadinya
refluks isi lambung ke dalam oesophagus
4. Gaster
Lambung adalah organ berbetuk kantong dengan volume 1200-1500 ml,
tetapi memiliki kapasitas lebih dari 3000 ml. Organ ini berjalan tepat di sisi kiri
garis tengah tubuh, berhubungan dengan esophagus hingga tepat di sisi kanan
garis tengah tubuh, berhubungan dengan duodenum. Kelengkungan sisi kanan
baian dalam disebut kurvatura minor, dan ko konveksitas lengkung kiri sebelah
luar disebut kurvatura mayor.
Seluruh lambung dilapisi oleh peritoneum; lipatan peritoneum yang
berlebihan, omentum mayus, berjalan diantara kurvatura mayor dan kolon
transversum.
Bagian- bagian lambung yakni :
Kardia adalah bagian lambung yang sempit, seperti kerucut yang terletak tepat
di distal taut gastroesofagus.
Fundus adalah bagian lambung proksimal berbentuk kubah yang terletak
superoateral dari taut gastroesofagus.

Korpus, atau badan, membentuk bagian lambung lainnya yan gterletak
proksimal dari incisura angularis. Lambung yang terletak disebelah distal dari
incisura angularis disebut antrum, yang dipisahkan dari duodenum oleh otot
sfingter pilorus.
Dinding lambung, seperti saluran cerna lainnya, terdiri dari
mukosa, submukosa, muskularis propria, dan serosa. Permukaan interior
lambung membentuk rugae (lipatan) kasar. Lipatan mukosa dan submukosa ini
berjalan longitudinal dan tampak paling jelas di bagian proksimal lambung.
Lipatan ini akan mendatar jika lambung teregang. Di mukosa juga terdapat pola
mozaik yang lebih halus yang dipisahkan oleh alur-alur kecil. Tekstur mukosa
yang halus ini terdapat banyak foveola (pits) lambung yang merupakan muara
kelenjar lambung.
Mukosa lambung normal memiliki dua kompartemen foveola
(seperti daun) superfisial dan kompartemen kelenjar yang lebih dalam.
Kompartemen foveola relatif seragam diseluruh lambung. Kompartemen
foveola terdiri dari sel epitel permukaan (sel foveola) yang melapisi seluruh
permukaan mukosa dan pits lambung. Sel foveola kolumner tinggi
menghasilkan musin, memiliki nukleus di basal dan granula yan gpadat, relatif
jernih dan mengandung musin dibagian supranukleus. Dibagian dalam pits
lambung terdapat mucous neck cells, yang kandungan granulanya lebih sedikit.
Histologi dan Biokimia
- Kelenjar kardia mengandung sel penghasil mukus
- Kelenjar oksintik (disebut jga kelenjar lambung atau fundus) ditemukan di
fundus dan korpus, mengandung sel parietal, chief cells, dan beberapa sel
endokrin
- Kelenjar antrum atau pylorus mengandung sel penghasil mukus dan sel endokrin

Jenis-jenis sel utama dikelenjar adalah sebagai berikut
- Sel mukus menempati kelenjar di daerah kardia dan antrum serta meghasilkan
mukus dan pepsinogen II. Mucous neck cells pada kelenjar didaerah korpus dan
fundus mengeluarkan mukus dan juga pepsinogen tipe I dan II.
- Sel parietal terutama melapisi sparuh bagian atas kelejar aksintik fundus dan
corpus. Sel ini dikenali dari eosinofilianya yang terang pada preparat. Dalam
bebera menit seelah dirangsang, vesikel-vesikel meyatu dengan sistem
kanalikulus menciptakan suatu membran penghasil asam yang sangat luas yang
mengarah ke apikal sel. Sel parietal juga menyereksikan faktor insrisik, yang
mengikat vitamin B12 di lumen duodenum dan memungkinkan diserap di ileum.
- Chief cells yang terkosentrasi banyak di dasar lambung, bertanggung jawab
untuk menghasilkan proenzim proteolitik pepsinogen I dan II. Chief cells
dikenali dari sitoplasmanya yang basofilik.
- Sel endokrin atau enteroendokrin tersebar di antara sel epitel kelenjar lambung
bagian korpus dan antrum. Sitoplasma sel segitiga ini mengandung granula-
granula kecil eosinofilik terang yang berkumpul dibagian basal sel. Di mukosa
antrum, sebagian sel endokrin menghasilkan gastrin atau sel G. Dimukosa
korpus, sel endokrin mneghasilkan histamin.

FISIOLOGI
Sekresi asam hidroklorida, yang dibagi 3 fase.
a. Fase sefalik, dipicu jika kita melihat, mengecap, mecium, mengunyah, dan
menelan makanan yang diperantarai nervus vagus.
b. Fase lambung ditimbulkan oleh stimulasi reseptor regang akibat distensi
lambung dan diperantarai saraf vagus. Fase ini juga ditandai oleh pelepasan
gastrin oleh sel endokrin, yaitu sel G, di kelenjar antrum. Pelepasan gastrin
dirangasang oleh adanya peptida dan asam amino di lumen serta stimulasi
vagus.
c. Fase usus, yang dimulai ketika makanan yang mengandung protein yang
telah tercerna masuk ke usus halus proksimal, dan melibatkan sejumlah
polipeptida selain gastrin.
5. Intestinum tenue dan Intestieum Crassum
Di usus halus, isi usus tercampur dengan sekresi sel – sel mukosa , getah
pancreas, dan empedu. Pencernaan yang di mulai di mulut dan lambung,
diselesaikan di lumen dan sel sel mukosa usus halus tempat produk pencernaan
diserap bersama dengan sebagian besar vitamin dan cairan.
Gambaran Anatomi
Usus halus berjalan dari pylorus lambung ke caecum dan dibagi menjadi 3
bagian yaitu douedenum , jejunum dan ileum. Panjang usus halus diperkirakan
sekitar 3, 65 – 6,7 m. Duodenum memiliki panjang sekitar 25 cm dan
berhubungan dengan gaster, jejunum memiliki panjang sekitar 2,5 m , sedangkan
ileum memiliki panjang sekitar3,5m.
Bagian pertama dari duodenum kadang – kadang disebut sebagai
duodenal cap atau duodenal bulb. Daerah inilah yang menerima isi lambung yang
bersifat asam, yang mengaliri melalui pylorus dan merupakan tempat predilikisi
terjadinya ulkus peptkum. Doudenum dapat dibagi menjadi empat bagian yaitu
1. Doudeni pars superior yang mempunyai ukuran kira – kira 5 cm
berjalan kearah cranial dan dorsal, bagian ini dapat bergerak dan
berbatasan dengan hepar.
2. Doudeni pars descendens, berukuran kira-kira 7,5 cm berjalah ke arah
vertical disebelah kanan corpus vertebra lumbalis II-III, disebelah
ventral tepi medial ren dexter

3. Doudeni pars horizontalis, berukuran lebih kurang 10cm berjalan
horizontal ke kiri menyilang di sebalah ventral corpus vertebra lumbalis
III
4. Doudeni pars ascendens, berukuran lebih kurang 2, 5 cm berjalan
kearah cranial disebalah kiri aorta abdominalis sampai setinggi tepi
bawah corpus vertebra lumbalis I
Di ligamentum Treits yang merupakan batas antara saluran pencernaan
atas dan saluran pencernaan bawah, duodenum berubah menjadi
jejunum.Namun tidak ada batas anatomi yang jelas di antara jejunum dan ileum.
Katup ileosekum menandai berakhirnya ileum di kolon. Usus halus berukuran
lebih pendek pada manusia ynag hidup dibandingkan dengan cadaver, karena
setelah kematian usus halus melemas dan memanjang. Jarak dari pylorus ke
katup ileosekum pada manusia hidup dikatakan sebesar 285 cm.
Histologi
Mukosa usus halus mengandung kelenjar limfe soliter dan terutama di
ileum , nodulus limfatik agrerat( plaque peyer ) di sepanjang batas yang

berlwanan dengan perlekatan mesenterium. Di sepanjang usus halus terdapat
kelenjar usus tubular sederhanan ( krypte lieberkuhn). Selain itu di duodenum
terdapat kelenjar duodenum asinotubular kecil yang berbentuk seperti
kumparan ( kelenjar brunneri ). Epitel usus halus mengandung berbagai jenis sel
neuroendokrin dan banyak lipatan yang mirip katup ( valvulae conniventes ) di
membrane mukosa. Di sepanjang usus halus , membrane mukosa meliputi oleh
vilus. Terdapat 20- 40 vili per millimeter persegi mukosa. Setiap vilus usus
merupakan tonjpolan berbentuk jari yang panjangnya 0,5- 1 cm dan dibungkus
oleh satu lapisan epitel slindris berisi jaringan kapiler dan pembuluh limfe. Di
setiap vilus terdapat perluasan otot polos lapisan submukosa yang berjalan
longitudinal sampai ke ujung vilus.
Ujung bebas sel- sel epitel vilus dibagi menjadi mikrovili yang halus.
Mikrovili dibungkus oleh glikokalis yakni suatu lapisan amorf yang kaya akan
gula netral dan gula amino. Mikrovili membetuk brush border. Sel di hubungkan
satu sama lain oleh taut erat. Lapisan luar membrane sel mukosa mengandung
banyak enzim yang berperan pada proses pencernaan yang diawali oleh enzim
air liur, lambung dan pancreas.enterosit di usus halus terbentuk dari sel – sel
yang tidak berdiferensiasi dan membelah secara atif di kriptus lieberkhun. Sel –
sel ini berimigrasi ke ujung vilus, tempat sel – sel tersebut mengalami apoptosis

dan dilepaskan ke dalam lumen usus dalam jumlah yang besar. Sel paneth atau
sel endokrin berada di dalam krypte lieberkhun mengeluarkan defensing yaitu
peptide antibiotika alami yang juga dikeluarkan di bagian tubuh lain. Enterosit
berimigrasi terpapar oleh defensing berkadar tinggi dan hal ini mungkin
melindungi sel tersebut saat bergerak ke puncak vilus.
Biokimia
Kelenjar bruneeri dan lieberkhun mengandung emzim – enzim pencernaan
antara lain yaitu
Amino peptidase melepaskan ikatan peptida
Disakaridasde yang mengeluarkan residu – residu glukosa tunggal
dari ologosakarida
Fosfotase, mengeluarkan fisfar dari fosfar organic
Fisiologi
Fungsi usus halus meliputi transportasi dan pencernaan makanan, serta absorbs
cairan elektrolit dan pemecahan makanan. Kelenjar usus mensekresikan cairan
isotonic . kelenjar mengsekresi mucus akibat respon terhadap
Rangsang taktil langsung atau rangsangan iritasi mukosa yang
bersangkutan
Perangsangan vagus yang menyebabkan sekresi bersamaan dengan
sekersei lambung
Hormone- hirmon intestinal khususnya sekretin
Fungsi mucus yang dipoduksi oleh kelenjar brunner adalah untuk melindungi
dinding duodenum dari getah pancreas dan respon yang kuat dan cepat terhadap
rangsangan iritasi .
Usus Besar
Bagian dari dalam ke luar adalah selaput lendir, lapisan otot melingkar,
lapisan otot memanjang, dan jaringan ikat . Ukurannya lebih besar daripada usus
halus, disini terdapat taenia coli dan apendiks epiploica, mukosanya lebih halus
daripada usus halus dan tidak memiliki villi,tidal memiliki lipatan – lipatan
sirkuler. Serabut otot longitudinal dalam muskulus eksterna membentuk tiga
pita, taenia coli yang menarik kolon menjadi kantong – kantong besar yang di
sebut haustra. Dibagian bawah terdapat katup ileosekal yaitu katup antara usus
halus dan usus besar. Katup ini tertutup dan akan terbuka untuk

merespongelombang peristaltic, sehingga memungkinkan kimus mengalir 15 ml
sekali masuk dan untuk total aliran sebanyak 500 ml/hari.
Usus besar terdiri dari :
a. colon asendens (kanan) b. colon transversum c. colon desendens (kiri) d. colon
sigmoid (berhubungan dengan rektum).
Rectum adalah sebuah ruangan yang berawal dari ujung usus besar(setelah
kolon sigmoid) dan berakhir di anus. Biasanya rectum ini kosong karena tinja
disimpan di tempat yang lebih tinggi yaitu pada kolon desenden. Jika kolon
desenden penuh maka tinja masuk kedalam rectum, maka akan timbul keinginan
buang air besar, orang dewasa dan anak yang lebih tua bisa menahan ini, tetapi
pada bayi dan anak mudah mengalami kekurangan dalam pengendalian otot
yang penting untuk menunda buang air besar. Anus merupakan lubang diujung
saluran pencernaan, dimana bahan limbah keluar dari tubuh sebagian anus
terbentuk dari permukaan tubuh (kulit) dan sebagian lainnya dari usus.
Histologi
Colon memiliki fungsi sebagi pembentukan dan penyerapan mucus . Pada colon
dijumpai Tunica Mucosa yang bersifat
o Licin, Villi dan Plica tidak dijumpai
o Crypta Lieberkuhn : Meluas keseluruh tebal mucosa
o Striated Free Border : Lebih tipis dibandingkan dgn usus kecil
o Sel Paneth : Sedikit sampai tidak ada
o Sel Goblet : hampir memenuhi seluruh tunica mucosa
o Noduli Lymphatici Solitarii : Meluas sampai ke tunica submucosa

Sedangkan tunica muscularisnya bersifat
oStratum Circulare lebih tebal
oStratum Longitudinale tersusun dalam 3 berkas berbentuk Pita yang
disebut Taenia Coli. s . Linea Coli
oTunica Serosa, banyak dijumpai jaringan adipose
C a e c u m
Struktur mirip Colon. Namun memiliki jaringan limfoid yang lebih banyak
dari kolon tapi lebih sedikit dari appendix
Appendix Vermiformis
Lumen memiliki ukuran yang bervariasi dan membentuk kantong2 yang
dalam.Pada orang dewasa sering mengalami obliterasi disebabkan fibrosis
Bentuknya berubah sehubungan bertambahnya usia, dari circulair ke
bentuk tanduk dan akhirnya mengalami obliterasi. Dinding relatif tebal namun
tidak meiliki vili dan crpte lieberkhun yang lebih sedikit dibandingkan dengan
kolon.
R e c t u m ,
Histologi dari rectum mirip dengan colon , epitel permukaan lumen dilapisi oleh
sel selapis slindriis dengan limfus striatus dan sel goblet. Kelenejar intestinal , sel
adiposa dan nodulus limfoid di dalam lamina propria serupa dengan yang ada di
kolon. Kelenjar intestinal lebih rapat dan terisi oleh sel goblet dibawah lamina
propria terdapat muskularis mukosa
Biokimia dan fisiologi
Pada usus besar sekresi mucus seperti usus halus dibatasai oleh crypte
lieberkhun tetapi sel – sel yang berperan adalah sel goblet . sekresi yang paling
bermakna pada usus besar adalah sekresi mucus . Kecepatan sekresi mucus
diatur oleh perangsangan taktil langsung sel goblet . Mucus dalam usus besar
sebenarnya melindungi dinding terhadap eskoriasi, tetapi selain itu berperan
sebagai pelekat agar feces saling bersatu. Selanjutnya, ia melindungi dinding
usus dari aktivitas bakteri yang banyak terdapat di dalam usus dan berlangsung
di dalam usus, sekersi air dan elektrolit akibat rangsangan . Bila suatu segmen
usus besar mengalami iritasi dengan hebat , seperti yang terjadi bila terdapat
infeksi bakteri selama enteritis mukosa kemudian mengsekresi air dan
elektrolit dalam jumlah besar selain larutan mucus yang normal yang kental.

Air bekerja mengencerkan factor pengiritasi dan menyebabkan pergerakan
feces yang cepat menuju anus .
6. Hepar
Hepar adalah kelenjar terbesar dalam tubuh dengan berat rata-rata 1.500
gr atau2% dari total berat badan orang dewasa normal. Letaknya tepat dibawah
diafragma kanan.
Hepar memiliki 2 lobus, yaitu lobus kiri dan lobus kanan yang dibatasi
oleh ligamentum falsiformis. Pada bagian posterior hati terdapat portahepatica
tempat dimana masuknya vena porta dan arteria hepatica dan keluarnyaduktus
hepatica.Hepar bertekstur lunak, lentur, dan terletak di bagian atas cavitas
abdominlaistepat dibawah diafrgama. Sebagian besar hepar terletak di profunda
arcus costalisdextra, dan hemidiafrgma dextra memisahkan hepar dari pleura,
pulmo, pericardium dan cor. Hepar terbentang ke sebelah kiri untuk mencapai
hemidiafragma sinistra. Permukaan atas hepar yang cembung melengkung
di bawah kubah diafragma. Fascia viseralis membentuk cetakan visera tang
letaknya berdekatan sehingga bentuknya menjadi tidak beraturan. Permukaan
ini berhubungan dengan pars abdominalis oesofagus, gaster, duodenum, fleksura
colidextra, rend extra dan glandula suprarenalis dextra, serta vesica biliaris.

Hepar dibagi menjadi lobus hepatis dexter yang besar dan lobus hepatis
sinister yang kecil oleh perlekatan ligamentum peritoneale, ligamentum
falciforme. Lobushepatis dexter terbagi lagi menjadi lobus quadrates, dan lobus
caudatus olehadanya vesica biliaris, fissure ligament teretis, vena cava inferior,
dan fissureligament venosi.Porta hepatis, atau hilus hepatis, terdapat pada
fascies viseralis, dan teletak diantara lobus caudatus dan lobus quadrates.
Bagian atas ujung bebas omentumminus melekat pada pinggir-pinggir porta
hepatis. Pada tempat ini terdpat duktushepaticus sinister dan dexter, ramus
dexter dan sinister arteria hepatica, vena portae hepatis, serta serabut saraf
simpatis dan parasimpatis. Disini terdapat beberapa kelenjar limf hepar.
Kelenjar-kelnjar ini menapung cairan limf hepar danvesica biliarus, dan
mengirimkan serabut eferannya ke nodi lymphoidei coeliaci.Seluruh hepar dikelilingi
oleh capsula fibrosa, tetapi hanya sebagian ditutupi oleh peritoneum. Hepar
tersusun atas lobuli hepatis. Vena sentralis pada masing-masing lobules bermuara
ke vena hepaticae. Di dalam ruangan diantara lobules-lobulus terdapat canalis hepatis
yang berisi cabang-cabang arteria hepatica, vena portae hepatis, dan sebuah
cabang duktus choledochus (trias hepatis). Darah arteria dan vena berjalan
diantara sel-sel hepar melalui sinusoid dan dialirkan melalui vena sentralis
Histologi
Di setiap lobules hati , lempeng sel hati biasanya memiliki ketebalan
hanya satu sel . Terdapat celah besar antara sel – sel endotel dan plasma
berkontak erat dengan sel hati, a. hepatika juga masuk ke dalam sinusoid. Vena
central bergabung membentuk v. hepatica. Di sel sinusoid banyak melekat
makrofag ( sel kupffer ), bagian terang dari setiap asinus adalah suatu tangkai
vascular yang berisi cabang terminal vena porta , a. hepatica dan duktus biliaris.
Tiap- tiap sel hati juga berdekatan dengan bebrapa kanakulis billiaris.
Biokimia
Untuk biokimia hepar lebih spesifik terjadi pada empedu, empedu terdiri atas
garam empedu, pigemen empedu dan zat lain yang larut komposisi empedu itu
sendiri antara lain adalah
Air 97 %
Garam emepdu 0,7%
Pigmen empedu 0,2%

Kolestrol 0.06%
Garam inorganic 0,7%
Asam lmeak 0,15%
Lesitin 0,1%
Lemak 0,1%
Fisiologi
Fungsi hepar yaitu
(1) membentuk dan mensekresikan empedu ke dalam traktusintestinalis
(2) berperan pada banyak metabolisme yang berhubungan dengan
karbohidrat, lemak dan protein
(3) menyaring darah untuk membuang bakteri dan benda asing lain yang
masuk ke dalam darah dari lumen intestinum
(4) sel – sel hepatosit mengeluarkan bilirubin dan berperan dalam system imun
(5) sel hati mendektoksifikasi macam – macam obat dan berbahaya sewaktu
zat tersebut mengaliri sinusoid.
Fungsi hepar yang utama adalah membentuk dan mengekskresi empedu. Hati
menyekresi sekitar sekitar 500 hingga 1.000 ml empedu kuning setiap hari.
Pancreas
Anatomi
Pankreas merupakan kelenjar retroperitoneal dengan panjang sekitar
12-15 cm dan tebal 2,5 cm dan berada pada posterior dari omentum majus .

pancreas terdiri atas caput, corpus dan cauda yang biasanya langsung
berhubungan dengan duodenum melalui dua duktus. Pancreas merupakan
kelenjar endokrin daneksokrin. Bagian eksokrin kelenjar menghasilkan secret
yang mengandung enzim-enzim yang dapat menghidrolisis protein lemak, dan
karbohidrat. Bagian endokrin kelenjar yaitu pulau-pulau langerhans yang
menghasilkan hormone insulin dan glucagon yang mempunyai peranan penting pada
metabolisme karbohidrat. Kelenjar ini merupakan organ yang memanjang dan
terletak pada epigastrium dan kuadran kiri atas. Strukturnya lunak, berlobulus,
dan terletak padad inding posterior abdomen di belakang peritoneum. Pankreas
menyilang planum transpyloricum. Pankreas dapat dibagi menjadi caput, collum
( terletak antara caput dan corpus ) corpus, dan cauda.
1. Caput Pancreatis, berbentuk seperti cakram dan terletak di dalam bagian
cekung duodenum. Sebagian caput meluas ke kiri di belakang arteria dan
vena mesenterica superior serta dinamakan Processus Uncinatus.
2. Collum pancreatis merupakan bagian pancreas yang mengecil danm
enghubungkan caput dan corpus pancreatis. Collum pancreatis terletak
didepan pangkal vena portae hepatis dan tempat dipercabangkannya
arteria mesenterica superior dari aorta.
3. Corpus Pancreatis, berjalan ke atas dan kiri, menyilang garis tengah.
Pada potongan melintang sedikit berbentuk segitiga.
4. Cauda Pancreatis, berjalan ke depan menuju ligamentum lienorenalis dan
mengadakan hubungan dengan hilum lienale
Histologi
Pancreas seperti yang dibahas sebelumnya memiliki komponen eksokrin
dan endokron. Eksokrin membentuk sebagian besar pancreas dan terdiri dari
asini serosa dan sel zimogenik yang tersusun rapat dan banyak membentuk
lobules kecil . Lobules dikelilingi oleh septum jaringan ikat intralobularis dan
interlobularis yang mengandung pembuluh darah, duktus interlobularis , saraf
dan kadang – kadang reseptor sensorik yaitu pacinian corpuscle. Di dalam sini
terdapat insula pancreatica atau pulau Langerhans, yang merupakan ciri khas
dari pancreas . Setiap asinus pancreas terdiri atas sel zimogenik .

Fisiologi dan biokimia
Sel- sel asinus menghasilkan beberapa enzim yang disekresikan melalui
ductus pankreas yang bermuara ke duodenum. Enzim- enzim tersebut berfungsi untuk
mencerna 3 jenis makanan utama karbohidrat, protein, dan lemak. Sekresi ini
juga mengandung sejumlah besar ion bikarbonat menetralkan asam kimus dari
lambung. Enzim – enzim tersebut antara lain adalah
Enzim proteolitik yaitu tripsin, kimotripsin, dan karboksipolipeptidase.
Tripsin dan kimotripsin : memisahkan protein yang dicerna menjadi peptida,
tapi tidak menyebabkan pelepasan asam - asam amino tunggal.
Karboksipolipeptidase : memecah beberapa peptida menadi asam-asam amino
bentuk tunggal. Enzim proteolitik yang lain yaitu elastase dan nuklease. Enzim
proteolitik disintesis di pankreas dalam bentuk tidak aktif berupa yaitu
tripsinogen, kimotripsinogen, dan prokarboksipolipeptidase yang menjad iaktif
jika disekresikan di tractus intestinal. Tripsinogen diaktifkan oleh enzim
enterokinase yang disekresi mukosa usus ketika kimus berkontak dengan
mukosa. Kimotripsinogen dan prokarboksipolipeptidase diaktifkan oleh tripsin.
Enzim pankreas untuk mencerna karbohidrat yaitu amilase pankreas ,
menghidrolisis serat, glikogen, dan sebagian besar karbohidrat (kecualiselulosa)
untuk membentuk trisakaridan dan disakarida.
Enzim pencerna lemak yaitu lipase pankreas , menghidrolisis lemak
netral menjadi asam lemak dan monogliserida.
Kolesterol esterase , hidrolisisester kolesterol.
Fosfolipase, memecah asam lemak dan fosfolipid.
Tiga rangsangan dasar yang menyebabkan sekresi pankreatik :
1.Asetikolin : disekresikan ujung n. vagus parasimpatis dan saraf- saraf
kolinergenik.
2.Kolesistokinin : disekresikan mukosa duodenum dan jejunum merupkan
rangsangan asam.
3. Sekretin : disekresikan mukosa duodenum dan jejunum rangsangan asam
2.Etiologi dan Patomekanisme Hematemesis
Hematemesis atau muntah darah adalah salah satu kondis yang timbul akibat
perdarahan pada saluran cerna , jika tejadi hematemesis biasanya terjadi
karena adanya perdarahan pada saluran cerna bagian atas atau saluran cerna

bagian bawah. Banyaknya darah yang keluar pada hematemesis tidak bisa
dijadikan patokan untuk tingkat keparahan perdarahan yang terjadi.
Hematemesis merupakan suatu kondisi yang butuh penangan
segera.Hematemsis dapat di temukan pada kondsi orang dengan gangguan
pada
Oesphagus , contohnya pada varsises oesophagus yang perdarahannya
bersifat spontan , darah yang dimuntahkan berwarna kemerahan dan
tidak membeku karena sudah bercampur dengan asam lambung.
Gaster, biasanya timbul karena adanya iritasi pada mukosa lambung
Kelainan pada pembuluh darah, contohnya bendungan vena porta
3. HUBUNGAN SEGALA GEJALA
Tekanan darah yang rendah yang disebabkan banyaknya darah yang
dimuntahkan dapat menyebabkan pusing. Hal ini disebabkan oleh karena
darah yang mengandung oksigen banyak yang keluar sehingga darah yang
sampai ke otak sedikit sehingga menyebabkan pusing.
Nyeri perut dapat merupakan variasi kondisi dari yang bersifat sangat
ringan sampai yang bersifat fatal. Dapat berasal dari nyeri viseral abdomen
akibat rangsang mekanik (seperti regangan, spasme) atau kimiawi (seperti
inflamasi, iskemia). Nyeri viseral bersifat tumpul, rasa terbakar dan samar
batas lokasinya. Sedangkan nyeri peritoneum parietal lebih bersifat tajam
dan lokasinya lebih jelas. Ujung saraf nyeri pada organ seperti hati dan ginjal
terbatas pada kapsulanya, jadi rasa nyeri timbul bila ada regangan karena
pembesaran organ. Referred pain dapat dijelaskan pada keadaan dimana
serat nyeri viseral dan serat somatik berada pada satu tingkat di susunan
saraf spinal.
Pada tukak duodeni rasa sakit timbul waktu pasien merasa lapar, rasa
sakit bisa membangunkan pasien tengah malam, rasa sakit hilan setelah
makan dan minum obat antasida. Rasa sakit tukak gaster timbul setelah
makan, rasa sakit tukak gaster sebelah kiri dan rasa sakit tukak duodeni
sebelah kanan garis tengah perut.
4.Langkah Diagnosis

Seperti pada umumnya dalam mendiagnosis, hal pertama yang dilakukan adalah
anamnesis.
Anamnesis
Pada pasien dengan gangguan gastrointestinal, pasien biasanya
kebanyakan datang dengan keluhan utama nyeri , perubahan kebiasaan buang
air besar , terutama diare dan konstipasi . Diantara gejala ini nyeri abdomen
adalah gejala yang paling sering dan bervariasi menunjukkan spectrum
masalah yang luas dari yang paling akhir mengancam jiwa sampai yang paling
mendesak . Nyeri yang timbul biasanya bersifat akut dan rasa tidak enak yang
kronik , memastikan lokasi timbulnya nyeri , sifat dari nyeri itu apakah tajam,
rasa terbakar ( heart burn ), kram , waktu timbulnya nyeri ( sebelum makan,
ketika makan atau sesudah makan ), atau nyeri yang tidak dipengaruhi factor
makanan seperti pada penderita pankreatitis dan keganasan.
Pemeriksaan fisis
Semua metode pemeriksaan utama membantu dalam mengevaluasi
pasien dengan gangguan saluran pencernaan . Inspeksi dapat mengungkapkan
data kolestasis atau defisiensi nutrisi, bentuk abdomen yang tidak normal atau
inspeksi daerah perianal menunjukkan tanda masaa atau fistula. Auskultasi
juga penting . tidak adanya bunyi pada usus atau perubahan nada dapat
memunculkan kecurigaan adanya ileus atau proses obstruksi. Bruit juga dapat
diketahui tempat terdapat gejala – gejala penyakit usus iskemik pada palpasi
yang teliti pada abdomen terutama penting dalam mendeteksi nyeri tekan dan
masa yang pada keadaan klinis yang sesuai mengakibatkan perhatian pada
kolestisis, enteritis regiona., abses periapendiks, dan beberapa gangguan
lainnya. Kelainan pada palpasi abdominal seringkali dilengkapi dengan perkusi
yang penting unutu menilai ukuran hati dan limpa
Pemeriksaan penunjang
Pemasangan pipa nasogastrik, pemasangan pipa ini digunakan untuk
mengetahui apakah ada retensi lambung yang berarti dan apakah ada
asam, empedu darah dan materi lainynya pada isi lambung
Endoskopi. Prosedur ini sangat membantu dalam mengidentifikasi
mukosa lambung, yang difus pada gastritis atau bersama dengan biopsy
dan penyikatan untuk sitology dalam membedakan lesi ulserativa peptic

dengan neoplastic. Mengetahui lokasi perdarahan ,yang seringkali
terlewatkan dengan pemeriksaan radiologi.
Pemeriksaan sekresi asam lambung, pemeriksaan ini berguna untuk
mendiagnosi sindrom Zollinger- Ellison atau gastritis kronik .
Pemeriksaan radiologi
Pada pemeriksaan radiologi gastrointestinal biasanya digunakan kontras
negative dan kontras positif. Pada pemeriksaan kontras positif biasanya
digunakan barium sulfat ( BaSO4 ). Bahan tersebut harus diminum oleh
pasien pada pemeriksaan esophagus, lambung dan usus halus atau
dimasukkan lewat klisma pada pemriksaan colon. Namun tidak semuanya
menggunakan barium sulfat contohnya pada kasus atresia oesophagus.
Kontras negative yang paling sering digunakan adalah udara karena paling
murah dan paling bagus .
5. Differiential Diagnosis
Gastritis
Epidemiologi
Gastritis adalah proses inflamasi pada lapisan mukosa dan
submukosa lambung atau peradangan pada lapisan lambung Secara
histopatologi dapat dibuktikan dengan adanya inflitrasi sel-sel radang pada
daerah tersebut.gastritis dapat menyerang berbagi kelompok umur namun
yang memiliki factor resiko terbesar adalh orang yang berusia di atas 60
tahun dan biasanya gastritis lebih sering menyerang wanita di banding pria
Etiologi
Infeksi kuman Helicobacter pylori merupakan kausa yang amat
penting di Negara berkembang pravelensi Helicobacter pylori mendekati
90%. Sedangkan pada anak –anak pravelensi Helicobacter pylori lebih tinggi.
Penggunaan antibiotika , teutama untuk infeksi paru dicurigai mempengaruhi
penularan kuman dikomunitas katrena antibiotika tersebut mampu
mengeradikasi infeksi Helicobacter Pylori, walaupun persentase
keberhasilannya rendah. Pada awal infeksi awal kuman Helicobacter pylori
mukosa lambung akan menunjukkan respons inflamasi akut. Secara
endoskopik sering tampak sebagai erosi dan tukak multiple antrum atau lesi
hemorogik. Gangguan fungsi system imun juga bisa menjadi pemicu

terjadinya gastritis. Hubungan antara sistem imun dan gastritis kronik
menjadi jelas dengan auto antibodi terhadap faktor intrinsik lambung
(intrinsik faktor antibodi) dan sel parietal (parietal sel antibodi) pada pasien
dengan anemia pernisiosa. Antibodi terhadap sel parietal lebih dekat
hubungannya dengan gastritis korpus dalam berbagai gradasi. Pasien gastritis
kronik yang antibodi sel parietalnya positif dan berlanjut menjadi anemia
pernisiosa mempunyai ciri-ciri khusus sebagai berikut:
Secara histologis berbentuk gastritis kronik atrofik predomas korpus,
dapat menyebar ke antrum dan hipergastremia.
Gastritis autoimun adalah diagnosis histologis karena secara endoskopik
amat sukar menentukkkanya, kecuali apabila sudah amat lanjut.
Hipergastrinemia yang terjadi terus-menerus hebat dapat memicu
timbulnya karsinoid.
Selain bakteri , virus dan jamur juga bisa menjadi penyebab timbulnya
gastritis contoh yaitu virus enteric rotavirus dan calcivirus dan jamur
histoplasma capsulatum dan mukonaceae dapat menginfeksi mukosa gaster
yang hanya pada pasien immune compromised. Berbagai jenis obat juga
dikenal mencederai mukosa lambung , obat ini mencakup aspirin dan obat –
obat NSAID lain. Obat ini mengacaukan rintangan mucosal lambung yang
dalam keadaan normal menghalangi difusi kembalinya ion hydrogen dari
lumen lambung ke mukosa. Aspirin dicurigai melukai pembuluh kecil dalam
mukosa lambung
Patomekanisme
Gastritis secara garis besar dapat dibagi menjadi beberapa macam
berdasarkan pada manifestasi klinis, gambaran yang khas, distribusi
anatomi, kemungkinan patogenesis gastritis, terutama gastritis kronis.
Didasarkan pada manifestasi klinis, gastritis dapat dibagi menjadi gastritis
akut dan gastritis kronik, selain itu gastritis juga dikelompokkan menjadi
penyakit maag yang organik dan penyakit maag fungsional.
Seluruh mekanisme yang menimbulkan gastritis erosif karena
keadaan klinis yang berat belum diketahui benar. Faktor-faktor yangn amat
penting iskemia pada mukosa gaster, disamping faktor pepsin, refluks
empedu dan cairan pankreas.

Aspirin dan obat antiinflamasi nonsteroid merusak mukosa lambung
melaui beberapa mekanisme obat-obat ini dapat menghambat aktivitas
siklooksigenase mukosa. Siklooksigenase merupakan enzim yang penting
untuk pembentukkan prostaglandin dari asam arakhidonat. Prostaglandin
mukosa merupakan salah satu faktor defensive mukosa lambung yang amat
penting, selain menghambat produksi prostaglandin mukosa , aspirin dan
obat antiinflamasi nonsteriod tertentu dapat merusak mukosa secara
topikal, kerusakan topikal terjadi karena kandungan asam dalam obat
tersebut bersifat korosi8f sehingga dapat merusak sel-sel epitel mukosa.
Pemberian aspirin dan obat antiinflamasi nonsteroid juga dapat
menurunkan sekresi bikarbonat dan mukus oleh lambung sehingga
kemampuan faktor defensif terganggu. Gastritis terjadi karena adanya
ketidakseimbangan antara faktor agresif dan faktor defensive. Faktor
agresif itu terdiri dari asam lambung, pepsin, AINS, empedu, infeksi virus,
infeksi bakteri, bahan korosif: asam dan basa kuat. Sedangakan faktor
defensive tersebut terdiri dari mukus, bikarbonas mukosa dan
prostaglandin mikrosirkulasi
Gambaran Klinis
Gastritis akut
Sindrom dispepsia berupa berupa nyeri epigastrium, mual, kembung
dan muntah merupakan salah satu keluhan yang sering muncul. Ditemukan
pula perdarahan saluran cerna berupa hematemesis dan melena, kemudian
disesuaikan dengan tanda-tanda anemia pasca perdarahan. Biasanya, jika
dilakukan anamnesis lebih dalam, tanpa riwayat penggunaan obat-obatan
atau bahan kimia tertentu .
Ulserasi superfisial yang dapat terjadi dan dapat menimbulkan
Hemoragi, ketidaknyamanan abdomen (dengan sakit kepala, mual dan
anoreksia) dan dapat terjadi muntah, serta cegukan beberapa pasien
adalah asimtomatik, kolik dan diare dapat terjadi jika makanan pengiritasi
tidak dimuntahkan, tetapi mencapai usus besar, pasien biasanya sembuh
kira-kira dalam sehari meskipun nafsu makan kurang atau menurun
selama 2 sampai 3 hari . Keluhannya bervariasi, mulai dari yang sangat
ringan sampai asimtomatik sampai sangat berat yang dapat membawa

kematian.
Gastritis kronis
Gastritis kronis corpus ( gastritis kronis tipe A), biasanya meliputi
asimtomatik kecuali untuk gejala defisiensi B 12 dan pada Gastritis kronis
antrum ( gastritis kronis tipe B ) pasien mengeluh anoreksia, sakit ulu hati
setelah makan, bersendawa, rasa pahit atau mual dan muntah. Kebanyakan
tidak mempunyai keluhan. Hanya sebagian kesil mengeluh nyeri hati,
anoreksia, nusea dan pada pemeriksaan fisik tidak dijumpai kelainan .
Pemeriksaan
Pemeriksaan fisik seperti yang telah dijelaskan sebelumnya
jarang menunjukkan adanya kelainan , pemeriksaan yang paling membantu
adalah endoskopi dan histopatologi. Gambaran endoscopi yang di dapatkan
biasanya berupa eritema, eksudatif, flat –erosion, raised erosison,
perdarahan , edematous rugae. Perubahan – perubahan histopatologi selain
menggambarkan perubahan morfologi sering juga dapat menggambarkan
proses yang mendasar misalnya autoimun atau respon adaptif mukosa
lambung. Perubahan – perubahan yang terjadi berupa degradasi epitel,
hyperplasiaf foveolar, infiltrasi neutrophil, inflamasi sel mononuclear.
Folikel lymphoid. Atropi, intestinal metaplasia. Hyperplasia sel endokrin,
kerusakan sel parietal. Pemeriksaan histopatologi juga sebaiknya
menyertakan pemeriksaan kuman helicobacter pylori
Penatalaksanaan
Gastritis akut
Faktor utama dalam pengobatan adalah dengan menghilangkan
etiologinya, Diet lambung dengan porsi kecil dan sering. Obat-obatan
ditujukan untuk mengatur sekresi asam lambung berupa antagonis reseptor
H2 Inhibition pompa proton, antikolinergik dan antasid juga ditujukan
sebagai sifo protektor berupa sukralfat dan prostaglandin. Penatalaksanaan
sebaiknya meliputi pencegahan terhadap setiap pasien dengan resiko tinggi,
pengobatan terhadap penyakit yang mendasari dan menghentikan obat yang
dapat menjadi kuasa dan pengobatan suportif. Pencegahan dapat dilakukan
dengan pemberian antasida dan antagonis H2 sehingga mencapai PH lambung
4. Meskipun hasilnya masih jadi perdebatan, tetapi pada umumnya tetap

dianjurkan. Pencegahan ini terutama bagi pasien yang menderita penyakit
dengan keadaan klinis yang berat. Untuk pengguna aspirin atau anti inflamasi
nonsteroid , Pengobatan yang terbaik adalah dengan Misaprostol, atau Devivat
Prostaglandin Mukosa.
Dahulu sering dilakukan kuras lambung dengan air es untuk menghentikan
perdarahan saluran cerna bagian atas, karena tidak ada bukti klinis yang
dapat menunjukkan manfaat tindakan tersebut untuk menghenti-kan
perdarahan saluran cerna bagian atas, pemberian antasida, antagenis H2 dan
sukralfat tetap dianjurkan walaupun efek teraupetiknya masih diragukan.
Biasanya perdarahan akan segera berhenti bila keadaan si pasien membaik
dan lesi mukosa akan segera normal kembali, pada sebagian pasien biasa
mengancam jiwa. Tindakan-tindakan itu misalnya dengan endoskopi
skleroterapi, embolisasi arteri gastrika kiri atau gastrektomi. Gastrektomi
sebaiknya dilakukan hanya atas dasar abolut.
Penatalaksanaan medikal untuk gastritis akut dilakukan dengan
menghindari alkohol dan makanan sampai gejala, dilanjutkan diet tidak
mengiritasi. Bila gejala menetap, diperlukan cairan intravena. Bila terdapat
perdarahan, penatalaksanaan serupa dengan pada hemoragik
saluran gastrointestinal atas. Bila Gastritis dihubungkan dengan alkali kuat,
gunakan jus karena adanya bahaya perforasi.
Gastritis kronis
Faktor utama adalah ditandai oleh progesif epitel kelenjar disertai sel
parietal dan chief cell. Dinding lambung menjadi tipis dan mukosa
mempunyai permukaan yang rata, Gastritis kronis ini digolongkan menjadi
dua kategori Tipe A dan tipe B.
Gastritis kronis Tipe A disebut juga gastritis corpus atu fundus,
karena menyerang secara spesifik bagian corpus dan fundus pada lambung
Gastritis kronis Tipe A merupakan suatu penyakit auto imun yang
disebabkan oleh adanya auto antibodi terhadap sel. Parietal kelenjar
lambung dan faktor intrinsik dan berkaitan dengan tidak adanya sel
parietal dan Chief Cell, yang menurunkan sekresi asam dan menyebabkan
tingginya kadar gastrin.
Gastritis kronis Tipe B disebut juga sebagai gastritis antral karena

umunya mengenai daerah atrium lambung dan lebih sering terjadi
dibandingkan dengan Gastritis kronis Tipe A. Penyebab utama gastritis
Tipe B adalah infeksi kronis oleh Helicobacter Pylory. Faktor etiologi
gastritis kronis lainnya adalah asupan alkohol yang berlebihan, merokok,
dan refluks dapat mencetuskan terjadinya ulkus peptikum dan karsinoma.
Pengobatan gastritis kronis bervariasi, tergantung pada penyakit yang
dicurigai. Bila terdapat ulkus duodenum, dapat diberikan antibiotik untuk
membatasi Helicobacter Pylory. Namun demikian lesi tidak selalu muncul
dengan gastritis kronis alkohol dan obat yang diketahui mengiritasi
lambung harus dihindari. Bila terjadi anemia defisiensi besi (yang
disebabkan oleh perdarahan kronis), maka penyakit ini harus diobati, pada
anemia pernisiosa harus diberi pengobatan vitamin B.12 dan terapi yang
sesuai. Gastritis kronis diatasi dengan memodifikasi diet dan meningkatkan
istirahat mengurangi dan memulai farmakoterapi. Helicobacter Pylory
dapat diatasi dengan antibiotik (seperti Tetrasiklin atau Amoxicillin) dan
garam bismuth (Pepto bismol). Pasien dengan Gastritis Tipe A biasanya
mengalami malabsorbsi vitamin B.12.
Edukasi dan konseling
Walaupun kita tidak bisa selalu menghilangkan Helicobacter pylori, tetapi
timbulnya gastritis dapat dicegah dengan hal-hal berikut :
makan dalam jumlah kecil tapi sering serta memperbanyak makan
makanan yang mengandung tepung, kurangilah makanan yang dapat
mengiritasi lambung, misalkan makanan yang pedas, asam, dogoreng,
dan berlemak.
Jika pasien memiliki kebiasaan mengkonsumsi alcohol maka kebiasan
tersebut harus dihilangkan, karena dapat mengiritasi atau merangsang
lambung.
Jangan dan hentikan merokok. Merokok akan meningkatkan asam
lambung, melambatkan kesembuhan, dan meningkatkan risiko kanker
lambung.
Hindari mengkomsumsi obat golongan NSAID
Berkonsultasi dengan dokter bila menemukan gejala sakit maag.
Memelihara tubuh. Problem saluran pencernaan seperti rasa terbakar

di lambung, kembung, dan konstipasi lebih umum terjadi pada orang
yang mengalami kelebihan berat badan (obesitas). Oleh karena itu,
memelihara berat badan agar tetap ideal dapat mencegah terjadinya
sakit maag.
Kejadian ini akan menekan respons imun dan akan mengakibatkan
gangguan pada kulit. Selain itu, kejadian ini juga akan meningkatkan
produksi asam lambung dan menekan pencernaan. Banyak
mengkonsumsi makanan bergizi, cukup istirahat,
berolahraga secara teratur, serta selalu menenangkan pikiran.,
Ulkus duodenum
A. Definisi
U l k u s d u o d e n u m a t a u t u k a k d u o d e n u m ( T D ) s e c a r a
a n a t o m i s d i d e f i n i s i k a n sebagai suatu defek mukosa/
submukosa yang berbatas tegas dapat menembusmuskularis
mukosa sampai lapisan serosa sehingga dapat terjadi perforasi.
Secaraklinis, suatu tukak adalah hilangnya epitel superficial atau lapisan
lebih dalam dengandiameter ≥ 5mm yang dapat diamati secara
endoskopi atau radiologis .
B. Epidemiologi
Pada pemeriksaan endeskopi saluran cerna bagian atas terhadap
1615 pasien dengan dyspepsia kronik dengan subbagian rumah sakit
Pendidikan di Makassar ditemukan prevalensi Ulkus duodeni / Tukak
duodeni sebanyak 14%, TD dan TL 5% dengan umur terbanyak antara
45-65 tahun kecenderungan makin tua umur prevalensi makin
meningkatt dan perbandinga anatar perempuan dan laki-laki 1:1.
C. Etiologi
Etiologi Ulkus Duodenum yang telah diketahui sebagai faktor
agresif yang merusak pertahanan mukosa adalah Helicobacter pylori, obat
anti inflamasi non-steroid, asam lambung/pepsin dan faktor-faktor

lingkungan serta kelainan satu atau beberapa faktor pertahanan yang
berpengaruh pada kejadian Ulcus duodenum.
D. Patogenesis
Helicobacter pylori ditularkan secara feko-oral atau oral-
oral. Didalam terutamaterkonsentrasi dalam antrum, bakteri ini
berada pada lapisan mukus dan sewaktu- waktu dapat menembus
sel-sel epitel/ antar epitel.
Bila terjadi infeksa H.pylori maka bakteri ini akan melekat
pada permukaan epiteldangan bantuan adhesins e h i n g g a a k a n
t e r j a d i g a s t r i t i s a k u t y a n g a k a n b e r l a n j u t maenjadi gastritis
kronik aktif atau duodenitis kronik aktif.
B i l a t e r j a d i i n f e k s i H . p y l o r i , h o s t a k a n m e m b e r i
r e s p o n u n t u k mengeliminasi/memusnahkan bakteri ini melalui
mobilitas sel-sel PMN/limfosit yangmenginfiltrasi mukosa secara intensif
dengan mengeluarkan bermacam-macammediator inflamasi atau
sitokinin, yang bersama-sama dengan reaksi imun yang timbuljustru
akan menyebabkan kerusakan sel-sel epitel gastroduodenal yang
lebih parahanmun tidak berhasil mengeliminasi bakteri dan infeksi
menjadi konik.Penggunaan OAINS secara kronik dan reguler bukan hanya
dapat menyebabkankerusakan struktral pada gastroduodenal, tapi
juga pada usus halus dan usus besar berupa inflamasi, ulserasi atau
perforasi. OAINS bersifat asam sehingga dapat m e n y e b a b k a n
k e r u s a k a n e p i t e l d a l a m b e r b a g a i t i n g k a t , n a m u n y a n g
p a l i n g u t a m a adalah efek OAINS yang menghambat kerja dari
enzim siklooksigenase (COX) padaasam arakidonat, sehingga
menekan produksi prostaglandin dan prostasiklin yang berperan
dalam memelihara keutuhan mukosa dengan mengatur aliran darah
mukosa,proliferasi sel-sel epitel, sekresi mukus dan bikarbonat,
mengatur fungsi immunositmukosa serta sekresi basal asam lambung.
Faktor lingkungan yang dapat merupakan faktor resiko terjadinya
TD adalah:

Merokok, meningkatkan kerentanan terhadap infeksi H.pylori
denganmenurunkan faktor pertahanan dan menciptakan miliu yang
sesuai untuk H.pylori.
Faktor stress, malnutrisi, makanan tinggi garam, defisiensi vitamin.
B e b e r a p a p e n y a k i t t e r t e n t u d i m a n a p r e v a l e n s i T D
m e n i n g k a t , s e p e r t i eindrom Zilloninger Elison, mastositosis
sistemik, penyakit chron danhiperparatiroidisme.
Faktor genetik.
E. Gambaran klinis
Gambaran klinik Ulkus duodenum sebagai salah satu bentuk
dispepsia organik adalah sindrom dispepsia berupa nyeri atau rasa
tidak nyaman pada epigastrium. Nyeri seperti rasa t e r b a k a r ,
n y e r i r a s a l a p a r , r a s a s a k i t / t i d a k n y a m a n y a n g
m e n g g a n g g u d a n t i d a k terlokalisasi, biasanya terjadi setelah
90 menit sampai 3 jam post prandial dan nyeri dapat berkurang
semaentara sesudah makan, minum susu atau minum antasida.Nyeri yang
spesifik pada 75% pasien adalah nyeri tengah malam
yangmembangunkan pasien. Nyeri yang muncul tiba-tiba dan
menjalar ke punggung perlu diwaspadai adanya penetrasi tukak
ke pankreas, sedangkan nyeri yang muncul dan menetap mengenai
seluruh perut dicurigai ssuatu perforasi.
F. D i a g n o s i s / P e m e r i k a s a a n
D i a g n o s i s p a s t i T D d i l a k u k a n d e n g a n p e m e r i k s a a n
e n d o s k o p i s a l u r a n c e r n a bagian atas dan sekaligus dilakukan
biopsi lambung untuk detiksi H.pylori atau dengan pemeriksaan foto
barium kontras ganda.
G. Komplikasi
Komplikasi yang dapat timbul pada umumnya, adlah :

1. Pendarahan : hematemesis / melena dengan tanda syok apabila
pendarahan massif dan pendarahan tersembunyi
yang kronik menyebabkan anemia defisiensi Fe.
2. Perforasi : nyeri perut menyeluruh sebagai tanda peritonitis
3. Penetrasi tukak yang mengenai pancreas ; timbul nyeri tiba-tiba
tembus kebelakang.
4. Gastric outlet obstruction bila ditemukan gejala mual dan muntah
perut kembung dan adanya suara deburan sebagai tanda retensi
cairan dan udara dan berat badan menurun
5. Keganasan dalam duodenum (walaupun jarang)
H. Penatalaksanaan
Obat-obat spesifik yang dewasa ini tersedia dan dianjurkandalam
pengobatan tukak duodenum adalah :
1) Antasida
Antasida yang ideal harus memenuhi beberapa kriteria,yaitu:
mampu menetralkan asam, tidak diadsorbsi oleh salurancerna, sedikit
atau tidak mengandung natrium, dengan pem- berian dosis berulang
dapat ditoleransi oleh penderita dan tidak menimbulkan efek
samping .Kalsium karbonat merupakan antasida yang kuat dan mu-rah.
Pada proses penetralan asam, kalsium karbonat diubahmenjadi kalsium
klorida dalam lambung.Kalsium karbonat dapat menyebabkan acid
rebound, kon-stipasi, mual, muntah, perdarahan saluran cerna dan
disfungsiginjal. Keadaan gawat sekali yang dapat terjadi akibat pemberiankalsium
karbonat adalah hiperkalsemia, kalsifikasi metastatik,alkalosis, azotemia,
terutama terjadi pada penggunaan yangkronik dari kalsium karbonat
bersama susu dan antasida lain(milk alkali syndrome)
Karena efek samping yang sangatmerugikan ini, kalsium karbonat
tidak.dianjurkan untuk peng-obatan ulkus peptikum. Natrium bikarbonat
dapat menetralkan HCl lambung karenadaya larutnya tinggi.Karbondioksida yang
terbentuk dalam lambung akan menimbul-kan efek karminatif yang
menyebabkan sendawa. Dapat terjadidistensi lambung dan perforasi.
Selain itu natrium bikarbonatcenderung meneetuskan timbulnya

alkalosis sistemik, sehinggatidak dianjurkan untuk digunakan sebagai
antasida dalam peng-obatan ulkus peptikum. Aluminium hidroksida;
reaksi yang terjadi di lambungadalah :
Al(OH)3 + 3HCl AlCl3 + 3H20
Daya menetralkan asam lambungnya lambat, tetapi masa kerja-
nya lebih panjang. Efck samping yang utama adalah konstipasi.Hal ini
dapat diatasi dengan memberikan antasida garam Mg.Gangguan absorbsi
fosfat dapat terjadi sehingga menimbulkansindrom deplesi fosfat disertai
osteomalasia .Magnesium hidroksida merupakan antasida yang kuat
yangmenetralkan asam klorida dengan menghasilkan
magnesiumkloridadan air. Magnesium hidroksida menyebabkan
pelunakantinja. Efek laksatif magnesium hidroksida dan efek
konstipasialuminium hidroksida dapat diatasi dengan menggunakan preparatkombinasi
kedua antasida tersebut.
2) Antagonis reseptor H2
Simetidin dan ranitidin menghambat reseptor H2 secaraselektif
dan reversibel. Perangsangan reseptor H2 akan me-rangsang sekresi
cairan lambung, sehingga pada pemberiansimetidin atau ranitidin sckresi
asam lambung dapat dihambat.Walaupun tidak lengkap, simetidin dan
ranitidin dapat meng-hambat sekresi asam lambung akibat perangsangan
muskarinik atau gastrin.Efek samping kedua obat ini kira-kira sama,
terutama nyerikepala, mual, muntah dan reaksi-reaksi kulit. Simetidin
dapatmenimbulkan ginekomastia, sedangkan ranitidin tidak karenatidak
berefek antiadrogenik.
3)Obat-obat antikolinergik
Obat-obatan tikolinergik seperti sulfasatrofin, bekerja denganmenghambat efek
asetilkolin pada reseptor muskarinik. Obat-obat ini menurunkan sekresi
asam lambung, namun tidak se-efektif antagonis reseptor H2. Banyak
penelitian membuktikan bahwa obat-obat antikolinergik ini

memperlambat penyembuhan atau memperberat gejala-gejala tukak duodenum;
oleh karenaitu tidak dianjurkan untuk pengobatan tukak
duodenum.Pirenzepin merupakan derivat benzodiazepin yang memi-liki
khasiat antikolinergik yang lebih kurang selektif. Reseptor-reseptor
muskarin di sel-sel lambung yang memegang peran pada sekresi HCI dan
pepsin dirintangi, sehingga produksinyadikurangi. Produksi lendir tidak
dikurangi. Pirenzepin mem- punyai kemampuan menghambat sekresi
asam lambung lebih besar dibanding obat-obat antikolinergik yang lain.
Selain itu pirenzepin memiliki daya protektif, yaitu melindungi
mukosalambung terhadap HCl.
4). Obat pelapis mukosa (coating agent)
Yang termasuk jenis obat ini adalah sukralfat dan senyawa bismut
koloid. Obat-obat ini bekerja dengan cara meningkatkan produksi
prostaglandin endogen dan meningkatkan sekresi mu-kus, sehingga dapat
meningkatkan daya sitoprotektif mukosa.Sukralfat juga dapat membentuk
suatu kompleks dengan proteindari dasar ulkus, yang melindunginya
terhadap HC1, pepsindan empedu. Efek samping sukralfat adalah
konstipasi.Senyawa bismut koloid juga bekerja dengan membentuk
suatukoagulan bismut-protein yang dapat melindungi ulkus
terhadap proses digesti asam-pepsin.
5). Prostaglandin
Berbagai prostaglandin, terutama prostaglandin E (PGE1 dan
PGE2 ) mempunyai sifat selain sitoprotektif juga anti-sekre-toris. Prostaglandin
akan merangsang sekresi bikarbonat danmemproduksi lendir dari
mukosa gastro-duodenal, dan akanmcningkatkan aliran darah di mukosa,
serta memperbaharui selepitel yang rusak. Pada dosis terapeutis yang
diberikan dapatmengurangi sekresi asam lambung baik basal maupun,
setelahrangsangan. Efek samping obat ini yaitu diare pada 10% pen-
derita. Mengingat bahwa obat ini juga mempengaruhi kontraksiuterus,
maka merupakan kontraindikasi pada wanita hamil.
6) Diet

Berbagai macam diet dianjurkan dalam pengobatan
tukak duodenum. Namun tidak ada bukti bahwa bland diet (diet
yangdigunakan untuk menetralkan keasaman cairan lambung) se- perti
susu, krim, gelatin, sup, nasi, mentega, telur, daging lunak,ikan, keju dan tapioka
cukup bermanfaat. Diet susu dan krimtidak memperlihatkan perbaikan
tukak duodenum; bahkan diettersebut berkaitan dengan timbulnya milk-
alkali syndrome.
I. Prognosis
Terapi Eradikasi dengan menggunakan antibiotic dikombinasikan
dengan obat-obatan anti asam ( H2RA / PPI ) secara berangsur-angsur
ulkus duodenumnya akan membaik .
J. Konseling
Sebaiknya pasien yang mengidap penyakit ulkus duodenum
menghindari minum minuman beralkohol, menghindari makanan yang
dapat memperberat gejala dan bila makan sebaiknya makan makanan
yang lunah dan harus dikunyah sampai halus serta dalam porsi sedikit
dengan intensitas sering.
VARISES ESOFAGUS
Defnisi
Varises esofagus adalah penyakit yang ditandai dengan pembesaran
abnormalpembuluh darah vena di esofagus bagian bawah. Esofagus adalah
saluran yang menghubungkan antara kerongkongan dan lambung.
Epidemiologi and Etiologi
Perdarahan varises gastro-esofageal, atau yang lebih dikenal sebagai
perdarahan varisesesophagus (PVO), merupakan salah satu komplikasi
terbanyak hipertensi portal akibat sirosis.Selain itu, PVO juga menjadi penyebab
kematian utama pada penderita sirosis dan transplantasihati. Mortalitas pada 6
minggu pertama sebesar 30%, dengan sebab kematian terbesar
adalah perdarahan yang tidak terkontrol. Ancaman perdarahan ulang juga cukup
besar, 30-40%.Kebanyakan terjadi pada hari ke lima sampai minggu ke dua

sebelum akhirnya menurun padaempat minggu berikutnya. Pasien yang tetap
hidup pasca perdarahan pertama juga masih beresiko dalam 1-2 tahun ke depan
untuk terjadi perdarahan ulang. Berkembangnya pengobatandan cara baru
ternyata tidak menurunkan angka kejadiannya PVO pada pasien-pasien
sirosis,dengan angka insiden berkisar antara 15-35%.
Pathogenesis
Perdarahan varises esophagus merupakan proses yang panjang dimulai dari
peningkatan tekananvena portal, pembentukan kolateral yang kemudian
menjadi varises, dilatasi progresif darivarises, dan berakhir dengan rupture dan
pendarahan. Pembentukan varises memerlukan waktuyang lama, dengan insiden
varises baru per tahun sebesar 5%.Fakta-fakta diatas memberikan kesimpulan
bahwa pengelolaan PVO merupakan bagian yangterintegrasi dari penanganan
penyakit sirosis dengan hipertensi portal. Penanganan PVO meliputi pengenalan
dini terhadap varises esophagus yang baru terbentuk, pencegahan primer
terhadapserangan perdarahan pertama, mengatasi perdarahan aktif, dan
prevensi perdarahan ulang setelah perdarahan pertama terjadi.
Gambaran klinis
Pasien dengan PVO biasanya memberikan gejala yang khas berupa hematemesis,
hematoskezia,atau melena, penurunan tekanan darah, dan anemia. Perlu
dipahami bahwa adanya tanda-tandasirosis hati yang khas dengan dugaan telah
terjadi hipertensi portal, tidak serta mertamenyingkirkan penyebab pendarahan
lain seperti gastropati hipertensi portal. Oleh sebab itu, pemeriksaan endoskopi
menjadi penting dalam mendiagnosis PVO.penderita PVO sebaiknya dilakukan
endoskopi pada saat diagnosis dibuat. Bila pada saatendoskopi pertama tidak
ditemukan varises, maka dilakukan endoskopi berkala dengan jarak 3tahun.
Namun bila pada endoskopi pertama ditemukan varises kecil, maka endoskopi
berkaladilakukan setiap tahun.Ada beberapa klasifikasi varises esophagus yang
dibuat untuk menentukan keparahan varisesyang terjadi dan memprediksi
kemungkinan timbulnya perdarahan di kemudian hari. Palmer danBrick
mengusulkan penggolongan varises menjadi ringan, sedang, dan berat
berdasarkan bentuk,warna, tekanan, dan panjang varises. Sementara itu Baker
mengusulkan untuk membagi varisesmenjadi 0, 1+, 2+, dan 3+. Akan tetapi
kedua klasifikasi diatas dibuat dengan menggunakanendoskopi kaku, sehingga

dibuatlah klasifikasi baru oleh Omed dengan menggunakan endoskopifiber optic.
Klasifikasi ini didasarkan pada pengamatan besar dan bentuk varises.
Bahkanersatuan peneliti hipertensi portal di Jepang menambahkan variable
warna, red color sign,lokasi, dan ada tidaknya erosi. Untuk kemudahan
penggolongan varises, konsensus Inggris danBeveno I-III menganjurkan
penggunaan klasifikasi seperti berikut
Tingkat 1
varises yang kolaps pada saat inflasi esophagus oleh udara
Tingkat 2
varises antara tingkat 1 dan 3
Tingkat 3
varises yang cukup untuk menutup lumen esophagus
Pemeriksaan
Gambaran perdarahan pada endoskopi dapat berupa oozing atau
spurting, dimana perdarahanterlihat nyata, atau dapat juga terlihat white nipple
sebagai tanda perdarahan baru. Batasan perdarahan varises adalah perdarahan
dari varises esophagus atau lambung yang tampak padasaat endoskopi, atau
ditemukan adanya varises yang besar dengan darah di lambung tanpaditemukan
sumber perdarahan lain. Perdarahan dikatakan bermakna bila membutuhkan
transfusi2 unit dalam 24 jam disertai tekanan darah dibawah 100 mmHg, atau
penurunan tekanan darah >20 mmHg dengan perubahan posisi, atau nadi > dari
100 x/mnt.
Penatalaksanaan
Sama halnya dengan kasus kegawatan lainnya, hal yang pertama dilakukan
dalam menangani pasien PVO adalah memastikan patensi jalan nafas, mencegah
aspirasi, dan resusitasi cairan
termasuk transfusi bila diperlukan. Perlu diingat overtransfusi pada kasus PVO
dapatmeningkatkan tekanan porta dan perburukan control perdarahan,
sehingga transfusi harusdievaluasi secara cermat.
Pemberian antibiotic
berspektrum luas ternyata secara bermaknamengurangi resiko infeksi dan
menurunkan mortalitas. Jika memungkinkan, dapat dilakukanendoskopi segera
untuk menentukan sumber perdarahan dan memberikan terapi secara

tepat.Apabila perdarahan masih berlangsung dan besar kecurigaan adanya
hipertensi portal, dapatdiberikan obat vasopressin IV dalam dosis 0,1-1 U/menit
ditambah nittrogliserin IV 0,3mg/mnt untuk mengurangi efek konstriksi pada jantung
dan pembuluh darah perifer.
Octeotrid
,suatu analog somatostatin, dapat menurunkan tekanan portal tanpa
menimbulkan efek sampingseperti vasopressin. Obat ini diberikan secara
bolus IV 50-100 mcg dilanjutkan dengan drip25-200 mcg/jam
.Penatalaksanaan definitive yang utama adalah dengan ligasi varises secara
endoskopik (LVE)
.Apabila LVE sulit dilakukan karena perdarahan yang massif dan terus
berlangsung, atau teknik yang tidak memungkinkan, maka dapat dilakukan
skleroterapi endoskopik (STE)
. STE adalahmenyuntikan zat sklerosan (1,5% sodium tetradecyl sulfate atau 5%
ethanolamine oleat) kedaerah varises dengan harapan pembuluh darah yang
melebar tersebut tertutup dan perdarahan berhenti. Kondisi akan semakin sulit
bila pada endoskopi juga ditemukan varises gaster
Komplikasi
Komplikasi utama varises esofagus adalah perdarahan. Varises esofagus
biasanyarentan terjadi perdarahan ulang, terutama dalam 48 jam pertama.
Kemungkinanterjadi perdarahan ulang juga meningkat pada penderita usia tua,
gagal hati atauginjal, dan pada peminum alkohol.Komplikasi varises esofagus
adalah :
Syok hipovolemik
Ensefalopati. Infeksi, misalnya pneumonia aspirasi.
Edukasi dan konseling
Hal yang paling perlu diperhatikan pada penderita varices oesophagus
adalah perarahan berulang sehingga dalam penatalkasanaanya perlu terapi yang
hati- hati dan teliti dan dalam pelaksanaan terapi kondis pasien harus selalu
dikontrol untuk mencegahterjadinya syok.
Ulkus Peptikum
Defnisi

Ulkus peptikum adalah suatu istilah untuk menunjuk kepada suatu
kelompok penyakit ulserativa saluran makanan bagian atas yang
melibatkan terutama bagian proksimal duodenum dan lambung.
Epidemiologi
Ulkus peptikum biasanya lebih sering mengenai pria dibandingkan
wanita dengan rasio perbandingan 2:1 ulkus peptikum cenderung di derita
pada orang dengan usia 50 hingga 60 tahun . Pengaruh genetic atau ras
tampaknya sedikit atau tidak berperan menimbulkan ulkus peptikum .
Etiologi
Hingga saat ini pengetahuan tentang penyebab ulkus tidak lengkap ,
namun berbagai literature menyebutkan bahwa pada ulkus peptikum asam
pepsin merupakan salah satu faktor yang berperan . Timbulnya ulkus atau
resistensi terhadap uselerasi begantung pada keseimbangan antara factor
agresif ( terutama asam lambung dan pepsin yang disekresikan dan factor
yang terdiri dari pertahanan mukosa atau resistensi mukosa terhadap
uselerasi . Ulkus peptikum terjadi jika efek agresif asam pepsin lebih
banyak daripada efek protektif pertahanan mukosa lambung atau mukosa
duodenum . Namun berbagai penyebab lain dari timbulnya ulkus peptikum
adalah
Sekresi mucus oleh epitel permukaan
Sekresi bikarbonat ke dalam mucus permukaan untuk menciptakan
lingkungan permukaan minkro yang bersifat penyangga
Sekresi cairan yang mengandung asam dan pepsin dari gastric pits
sebagai jets ( semburan ) menembus lapisan mucus , masuk ke lumen
secara langsung tanpa berkontrak dengan sel epitel permukaan
Regenarasi epitel lambung yang cepat
Aliran darah mukosa yang deras, untuk menyapu ion hydrogen yang
berdifusi balik ke dalam mukosa dari lumen dan untuk
memperthankan aktivitas metabolic dan regenaratif sel yang tinggi
Pengeluaran prostaglandin oleh mukosa yang membantu
mempertahankan aliran darah mukosa
Penggunaan NSAID
Patomekanisme

Terdapat dua fakta kunci . pertama , prasarat mendasar terjadinya ulkus
peptic adalah terpajannya mukosa ke asam lambung dan pepsin . Kedua,
terdapat keterkaitan kausal yang erat dengan infeksi H. pylori. Walau kedua
pernyataan tersebut telah jelas, patogenesis ulkus mukosa yang sebenarnya
masih samar – samar . Diantara berbagai kemampuan dari H. pylori untuk
menyerang mukosa beberapa hal yang perlu di perhatikan dari H. pylori
Meskipun tidak menginvasi jaringan helicobacter pylori memicu respon
peradangan dan imun yang intens. Terjadi peningkatan pembentukan
sitokin proinflamasi seperti interleukin 1 ( IL- 1) , IL 6 , factor nekrosis
tumor ( TNF) dan yang terutama IL -8 serta merekrut dan mengaktifkan
neutrophil
Beberapa produk gen bakteri berperan yang menyebabkan cedera sel
epitel dan induksi peradangan H. pylori mengeluarkan suatu urease yang
menguraikan urea untuk membentuk senyawa toksik seperti amonium
klorida dan monokloramin . Organisme ini juga mengeluarkan fosfolipase
bakteri menguraikan kompleks glikoprotein lemak di mucus lambung
sehingga lini pertama perthanan mukosa melemah . Cedera epitel juga
disebabkan oleh suatu toksin penyebabab vakoulisasi .
H. pylori meningkatkan sekresi asam lambung dan menggangu produksi
bikarbonat duodenum sehingga pH lumen duodenum menurun.
Perubahan ini tampaknya mendorong metaplasia lambung ( adanya epitel
lambung ) di bagian pertama duodenum
Beberapa protein H. pyolori bersifat imonegenik dan protein ini memicu
respons imun hebat di mukosa . Sel T dan sel B aktif dapat ditemukan
gastritis kroonis yang disebabkan oleh H.pylori . Limfosit B berkumpul
untuk membentuk folikel . Peran sel T dan sel B dalam menimbulkan
cedera epitel masih belum jelas, tetapi pengaktifan sel B yang di dorong
oleh Sel T ,mungkin terlibat dalam pathogenesis limfoma lambung.
Selain H.pylori sebagai penyebab penting ulkus peptic , NSAID juga berperan
sebagai penyebab penting dari ulkus peptic . Obat golongan NSAID menyebabkan
perubahan kualitatif mucus lambung yang dapat mempermudah terjadinya
degradasi mucus oleh pepsin. Prostaglandin terdapat dalam jumlah berlebihan
dalam muskus gastrik dan tampaknya berperan penting dalam pertahanan

mukosa lambung . Proses terjadinya ulkus peptikum terletak pada destruksi
sawar mukosa lambung. Aspirin, alcohol, garam empedu dan zat – zat lain yang
merusak mukosa lambung mengubah permeabilitas sawar epitel sehingga
memungkinkan difusi balik asam klorida yang menyebabkan kerusakan jaringan,
terutama pembuluh darah . Histamine dikeluarkan , merangsang sekresi asam
dan pepsin lebih lanjut meningkatkan permeabilitas kapiler terhadap protein .
mukosa menjadi edema dan sejumlah protein plasma dapat hilang. Mukosa
kapiler rusak , mengakibatkan terjadinya hemoragi intestinal dan perdarahan .
sawar mukosa tidak dipengaruhi oleh penghambatan vagus atau atropine tetapi
difusi balik dihambat oleh gastrin.
Selain untuk sawar mukosa dan epitel daya than jaringan juga bergantung
pada banyaknya suplaidarah dan cepatnya regenarasi sel epitel

Gambaran Klinis
Gambaran klinis utama pada penderita ulkus peptikum adalah nyeri
epigastrikum intermitten kronis yang khas akan mereda setelah makan atau
menelan antasid, nyeri biasnya timbul 2 sampai 3 jam setelah makan atau pada
malah hari saat lambung kosong. Nyeri ulkus peptikum seringkali digambarkan
sebagai nyeri teriris, rasa terbakar, dan rasa tidak enak. Sekitar 25% penderita
ulkus mengalami perdarahan . Gejala dan tanda dari penyakit ini adalah muntah,
muntah berwarna merah atau seperti kopi , mual anorexia, dan penurunan berat
badan. Ulkus peptikum jarang menetap namun ciri khas ulkus peptikum adalah
ekserbasi dan remisi jarang bergejala sebagai nyeri perut bagian atas yang
menetap .
Pemeriksaan

Pemeriksaan fisik
Pada ulkus peptik jarang menunjukkan adanya kelainan fidik , hal yang paling
sering ditemukan adalah penurunan berat – badan. Perasaan sangat nyeri , nyeri
tekan perut, perut tidak terdengar peristaltik. Takikardi, syok hipopolemik
merupakan tanda adanya perdarahan.
Pemeriksaan radiologi dan endoskopi
Pemeriksaan radiologi dengan barium mela kontras ganda dapat digunakan
untuk menegakkan diagnosis namun hal yang paling dianjurkan adalah
pemeriksaan endoskopi. Gambaran radiologi suatu tukak peptik atau ulkus petik
berupa crater / kawah dengan batas jelas disertai lipatan mukosa yang teratur
keluar dari pinggiran tukak.sedangkan gambaran endoskopinya berupa luka
terbuka yang teratur, mukosa licin .
Penatalaksanaan
Hal utama dalam pengobatan ulkus peptikum adalah menghambat atau
membufer sekresi asam untuk menghilangkan gejala dan mempermudah
penyembuhan . Tindakan untuk mencapai tujuan ini adalah pemberian antasida,
penatalaksanaan diet, antikolnergik, penghambat H2 ( simetidin, ranitidine, dan
famotidine), terapi antimokroba dan istrihat secara emosi dan fisik. Antasida
diberikan untuk menetralkan asam lambung dengan mempertahankan ph cukup
tinggi supaya pepsin tidak diaktifkan sehingga melindungi mukosa dan
meredakan nyeri. Preparat antasida yang paling banyak digunakan adalah
campuran alumunium hidroksida dengan magnesium hiroksida.
Penatalaksanaan diet pada ulkus petikum sebaiknya adalah makanan dalam
porsi sedikit namun sering. Zat yang merangsang sekresi asam lambung seperti
alcohol dan kaffein harus dihindari. Istirahat fisik dan emosional dipermudah
dengan menciptakan lingkungan yang tenang.Jika terapi secara medis tidak
berhasil mengatasi ulkus peptikum biasanya tindakan terakhir yang dilakukan
adalah pembedahan.
Komplikasi
Pada ulkus peptikum tindakan pembedahan yang dilakukan biasanya
akan memiliki efek lain atau komplikasi seperti perdarahan yang terjadi pada
sekitar 15% pasien de ngan ulkus peptikum namun komplikasi yang sering
terjadi adalah sindrom dumping yang terjadi pada sekitar 20% pederita ulkus

peptikum yang telah melakukan tindakan pembedahan diduga terjadi akibat
pengosongan cepat kimus hiperosmotik ke dalam usus halus. Isi usus halus yang
hipertonis menyebabkan berpindahnya secara cepat cairan vascular menuju ke
lumen usus, penurunan volume plasma menyebabkan terjadinya hipotensi
sehingga pusing dan lemah.
Prognosis
Dengan terapi yang baik dan teratur, kondis pasien akan berangsur –
angsur membaik, tindakan pembedahan yang dilakukan jika terapi gagal juga
memberikan pasien kondsi yang membaik walau dengan beberapa komplikasi
yang biasanya membaik seiring dengan membaiknya kondis kesehatan pasien.
Edukasi dan konseling
Hal yang paling utama diberikan tahukan kepada pasien dalam pemberian terapi
adalah konsumsi obat secara teratur, dan menghinfari factor pencetus sekresi
asam lambung seperti caffeine dan alcohol serta pasien harus diberi istirahat
yang cukup dan emosi yang terkendali karena ulkus peptikum merupakan tipe
penyakit yang membandel dalam artian ulkus peptikum dapat timbuk kemabali
walaupun telah diberikan terapi yang lengkap. Selain itu, karena ulkus peptikum
menyebabkan penurunan kualitas hidup maka orang yang menderita ulkus
peptikum harus dipantau jangan sampai mengalami stress.
Menurut sejumlah penelitian, makan dalam jumlah kecil tapi sering serta
memperbanyak makan makanan yang mengandung tepung, seperti nasi,
jagung, dan roti akan menormalkan produksi asam lambung. Kurangilah
makanan yang dapat mengiritasi lambung, misalkan makanan yang
pedas,asam, digoreng, dan berlemak.
Hilangkan kebiasaan mengkonsumsi alkohol. Tingginya konsumsi alcohol
dapat mengiritasi atau merangsang lambung, bahkan menyebabkan
lapisan dalam lambung terkelupas sehingga menyebabkan peradangan
dan perdarahan di lambung.
Jangan merokok. Merokok akan merusak lapisan pelindung lambung. Oleh
karena itu, orang yang merokok lebih sensitif terhadap gastritis maupun
ulser. Merokok juga akan meningkatkan asam lambung, melambatkan
kesembuhan, dan meningkatkan risiko kanker lambung.
Ganti obat penghilang rasa sakit, jika memungkinkan jangan menggunakan

obat pengialng rasa sakit dari golongan NSAIDs, seperti aspirin,
ibuprofen, dan naproxen dan obat-obat tersebut dapat mengiritasi
lambung.
Memelihara tubuh. Problem saluran pencernaan seperti rasa terbakar di
lambung, kembung, dan konstipasi lebih umum terjadi pada orang yang
mengalami kelebihan berat badan (obesitas). Oleh karena itu, memelihara
berat badan agar tetap ideal dapat mencegah terjadinya sakit maag.
Memperbanyak olahraga. Olahraga aerobik dapat meningkatkan detak
jantung yang dapat menstimulasi aktivitas otot usus sehingga mendorong
isi perut dilepaskan dengan lebih cepat. Disarankan aerobik dilakuakn
setidaknya selam 30 menit setiap harinya.
Manajemen stres. Stres dapat meningkatkan serangan jantung dan stroke.
Kejadian ini akan menekan respons imun dan akan mengakibatkan
gangguan pada kulit. Selain itu, kejadian ini juga akan meningkatkan
produksi asam lambung dan menekan pencernaan. Tingkat stres seseorang
berbeda-beda untuk setiap orang. Untuk menurunkan tingkat stress anda
disarankan banyak mengkonsumsi makanan bergizi, cukup
istirahat, berolahraga secara teratur, serta selalu menenangkan
pikiran. Anda dapat menenangkan pikiran dengan melakukan meditasi
atau yoga untuk menurunkan tekanan darah, kelelahan dan rasa letih.

KESIMPULAN
Dari diskusi tutorial untuk kasus diatas yang kami lakukan kami
mendapatkan empat differiantial diagnosis yaitu gastritis, varises oesophagus
, ulkus doudeni dan ulkus peptikum. Namun untuk diagnosis yang paling
mungkin, kami tidak dapat menyimpulkannya secara pasti karena masih
dibutuhkan pemeriksaan penunjang untuk mendukung diagnosis tesebut
terutama pemeriksaanendoskopu . Pada kasus diatas tidak dijelaskan secara
mendetail mengenai apakah ada letak nyeri yang dirasakn oleh penderita
serta muntahan yang terjadi apakah malam hari atau siang hari serta tidak
dijelaskan mengenai rasa nyeri tersebut dirasakan apa sesudah atau sebelum
makan . namun menurut kami diagnosis yang paling munhkin adalah ulkus
peptikum dan varises oesophagus

Daftar Pustaka
1. Arthur C. Guyton. Buku Ajar Fisiologi Kedokteran Edisi V bagian 2.
EGC.Jakarta.1992
2. Harper. Biokimia edisi 27. EGC. Jakarta. 2010
3. FK UI.Buku Ajar Ilmu Penyakit Dalam jilid I Edisi V. Internal
Publishing .Jakarta 2010.
4. Harrison . Prinsip – Prinsip IPD Edisi 13 Volume IV .EGC.Jakarta.2000
5. Lorraine M.Wilson. Patofisiologi konsep klinis dan proses –proses
penyakit Volume I edisi VI.EGC. Jakarta.2007
6. Manual Kedokteran jilid 1. Harrison.Karisma.Tagerang.2009
7. Rasad Sjahriar. Radiologi diagnostic Edisi Kedua.. FK UI.Jakarta.2010
8. Richard S. Snell.Anatomi Klinik untuk Mahasiswa Kedokteran Edisi 6.
EGC.Jakarta.2006
9. Robbins. Buku Ajar Patologi Volume II edisi VII. EGC.Jakarta. 2007
10. Victor P. Eroschenko. Atlas Histologi di Fiore. Edisi XI.EGC.Jakarta. 2010
11. W. F.Ganong. Buku ajar Fisiologi Kedokteran edisi 22. EGC.Jakarta.2008