asuhan-keperawatan-pada-pasien-dengan-gangguan-sistem-pernafasan-asma-bronchial1.pdf
-
Upload
ners-hery-ridan -
Category
Documents
-
view
77 -
download
1
Transcript of asuhan-keperawatan-pada-pasien-dengan-gangguan-sistem-pernafasan-asma-bronchial1.pdf

ASUHAN KEPERAWATAN PADA PASIEN DENGAN GANGGUAN SISTEM PERNAFASAN
(ASMA BRONCHIAL)
A. KONSEP DASAR
1. Pengertian
Penyakit saluran nafas dengan karakteristik berupa meningkatnya reaktivitas
trachea dan bronchus terhadap berbagai rangsangan sehingga terjadi
penyempitan saluran nafas yang dapat hilang dengan atau tanpa pengobatan.
Peningkatan reaktivitas tersebut dihubungkan dengan proses inflamasi.
2. Etiologi
Penyakit asma selalu dihubungkan dengan bronkospasme yang reversibel
sebagai faktor pencetusnya adalah:
• Asma alergis disebabkan oleh alergan yang diketahui misalnya:
- Serbuk - Debu
- Binatang
- Makanan
- Bulu-bulu binatang
• Asma idiopati atau non-alergi, tidak berkaitan dengan alergan spesifik.
Misalnya:
- Infeksi pernafasan dan iritasi
- Latihan

1
- Emosional
- Perubahan lingkungan dan suhu

2
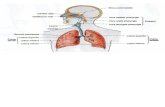
3. Patofisiologi
Faktor Instrinsik Faktor ekstrinsik
Infeksi kuman Alergen + faktor genetik
Infeksi saluran pernafasan Pengaktifan respon imun (sel mast)
Pengaktifan mediator kimiawi Histamin, serotinin, kinin
Bronchospasme edema mukosa sekresi inflamasi
Penyempitan jalan nafas Pola nafas tidak efektif Serangan paroksimal
Dispnea, wheezing Batuk, sputum Anoreksia Inefektif bersihan ancaman jalan nafas kehidupan
Defisit volume cair Kecemasan Gangguan nutrisi, kurang dari kebutuhan susah tidur Penempatan pola istirahat tidur

3
4. Manifestasi Klinik
Gejala-gejala umum:
1. Batuk
2. Dispnea
3. Mengi
Serangan asma
1. Seringkali terjadi pada malam hari
2. Mulai serangan mendadak dengan batuk dan sensasi sesak dada
3. Kemudian pernafasan lambat, lobarius, mengi
4. Ekspirasi lebih kuat dan lama dari inspirasi
5. Obstruksi jalan nafas membuat sensasi dispnea
6. Batuk sulit dan kering pada awalnya; diikuti dengan batuk yang lebih kuat
dengan sputum yang berbeda dari lendir encer.
7. Total serangan dapat berlangsung selama 30 menit sampai beberapa jam
dan dapat menghilang secara spontan.
Tanda-tanda lanjut:
1. Sianosis sekunder akibat hipoksia berat
2. Gejala-gejala retensi karbon monoksida (misalnya: berkeringat, takikardia,
dan desakan nadi melebar)
Reaksi yang berhubungan:
1. Eksem
2. Urtikaria

4
3. Edema angioneurotik
5. Pemeriksaan Penunjang
a. Pemeriksaan Sputum
- Netrofil dan eosinofil yang terdapat pada sputum umumnya bersifat
mukoid dengan viskositas yang tinggi dan kadang-kadang terdapat
mukus plug.
b. Pemeriksaan darah
- Analisis gas darah umumnya normal, akan tetapi dapat pula terjadi
hipoksemia, hiperkapnia atau asidosis.
- Kadang terdapat peningkatan SGOT dan LDH
- Hiponatremia dan kadar leukosit kadang di atas 15.000/mm3.
- Terjadi peningkatan IGE pada waktu serangan.
- Terjadi peningkatan eosinofil
c. Pemeriksaan Radiologi
Gambaran radiologi pada asma umumnya normal. Pada waktu serangan
menunjukkan gambaran hiperinflasi pada paru-paru, yakni radiolusen yang
bertambah dan pelebaran rongga intercostals, serta diafragma yang
menurun.
d. Uji Tusuk Kulit (Prick Test)
Pemeriksaan pada kulit dilakukan untuk mencari faktor alergi dengan
berbagai alergan yang dapat menimbulkan reaksi yang positif pada asma.

5
6. Penyulit:
1. Pneumotoraks
2. Gagal nafas
3. PPOK
7. Penatalaksanaan
a. Penatalaksanaan non farmakologik
- Oksigen bila diperlukan
- Hindari faktor pencetus
- Fisioterapi bila perlu
- Penyuluhan untuk pasien dan keluarga
b. Terapi obat
1. Agonis beta
2. Metil santin
3. Anti kolinergik
4. Kortikosteroid
5. Inhibitor sel mast
B. ASUHAN KEPERAWATAN
I. Pengkajian
1. Data Umum
Mencakup identitas klien dan penanggung

6
2. Riwayat Kesehatan
a. Keluhan utama: klien mengeluh sesak nafas
b. Riwayat penyakit: biasanya klien sudah mengalami sesak nafas sejak
kecil bila terpajan/kontak dengan zat alergan disertai dengan keluhan
batuk produktif yang susah keluar, mengi. Klien bernafas dengan
menggunakan bantuan/sokongan pada lutut, meja, dll.
3. Riwayat Kesehatan Masa lalu
Biasanya klien punya riwayat alergi seperti debu, cuaca dingin, dll. Klien
pernah menderita penyakit ISPA
4. Riwayat Keluarga
Ada anggota keluarga yang menderita asma.
5. Riwayat Psikososial
a. Kondisi rumah
- Tinggal di daerah dengan tingkat polusi tinggi
- Terpapar dengan asap rokok
- Anggota keluarga yang tinggal dalam satu rumah terlalu banyak.
b. Binatang peliharaan: kucing
6. Kebutuhan Dasar
- Pola makan: kurang nafsu makan, porsi tidak dihabiskan
- Pola tidur: tidak dapat tidur bila timbul sesak
- Aktivitas sehari-hari: tidak dapat beraktivitas bila sesak.

7
7. Pemeriksaan Fisik
a. Inspeksi
- Kelemahan
- Tampak sesak
- Pernafasan cuping hidung/penggunaan otot tambahan
- Tampak gelisah, berkeringat dingin
- Batuk produktif
- Bibir kering
b. Auskultasi
Bunyi nafas mengi dan ronchi sepanjang area paru pada ekspirasi,
penurunan/tidak ada bunyi nafas saat inspirasi.
c. Palpasi
- Kulit teraba dingin
- Takikardi
8. Pemeriksaan Diagnostik
- Sediaan apus darah tepi dan pemeriksaan sputum: cosinofil (+)
- Uji prick test (+)
- Sinar-X dada: normal
- Uji fungsi paru
- Tes tantangan metakolin atau histamin (+)
- Analisa gas darah: PaCO2 ≥ 40 mmHg
PaO2 < 70 mmHg

8
Pengelompokan Data
a. DS:
- Klien mengeluh sesak nafas
- Merasa cemas terhadap penyakitnya
- Batuk produktif
- Dada tertekan
- Ketidakmampuan untuk bernafas
- Tidak dapat tidur
- Tidak dapat melakukan aktivitas
b. DO
- Kelemahan
- Takikardi
- Tampak sesak
- Pernafasan gelisah dan keringat dingin
- Penggunaan otot bantu pernafasan: meninggikan bahu dan retraksi fosa
supraklavikula.
- Batuk
- Bunyi nafas mengi dan ronchi pada ekspirasi dan selama inspirasi
terjadi penurunan bunyi nafas.
Hasil Pemeriksaan:
• Sediaan apus darah tepi, cosinofil meningkat
• Tes tantangan metakolin atau histamin (+)

9
• Analisa gas darah arteri
PaCO2 ≥ 40 mmHg
PaO2 < 70 mmHg
II. Diagnosa Keperawatan
• Analisa Data
No. Data Penyebab Masalah 1. DS:
- Klien mengeluh sesak nafas
- Ketidakmampuan untuk
bernafas
- Dada tertekan
DO:
- Kelemahan
- Tampak sesak
- Pernafasan cuping hidung
- Penggunaan otot bantu
pernafasan
- Gelisah dan keringat dingin
- Takikardi
Penyempitan jalan
nafas
Pola nafas tidak
efektif
2. DS:
- Mengeluh batuk produktif
- Mengeluh sesak
DO:
- Gelisah
- Batuk
- Takikardi
Peningkatan
produksi mukus
Bersihan jalan
nafas tidak efektif

10
3. DS:
- Tidak dapat tidur
- Mengeluh batuk dan sesak
DO:
- Gelisah
- Sesak
Peningkatan
frekuensi nafas
Gangguan pola
tidur
• Prioritas Masalah
1. Pola nafas tidak efektif
2. Bersihan jalan nafas tidak efektif
III. Rencana Asuhan Keperawatan
1. Pola nafas tidak efektif berhubungan dengan penyempitan jalan nafas
ditandai dengan:
- Klien mengeluh sesak nafas
- Ketidakmampuan untuk bernafas
- Dada tertekan
- Kelemahan
- Tampak sesak
- Pernafasan cuping hidung
- Penggunaan otot bantu pernafasan
- Gelisah dan keringat dingin
- Takikardi

11
Tujuan: pola nafas dapat efektif dengan kriteria:
- Klien tidak sesak
- Klien tampak tenang
Intervensi:
1) Auskultasi bunyi nafas
Rasional: derajat spasme bronchus dengan obstruksi jalan nafas
dapat/tak dimanifestasikan adanya bunyi nafas adventisius misalnya
tidak adanya bunyi nafas oleh mengi’.
2) Kaji frekuensi nafas
Rasional:
3) Kaji pasien untuk posisi yang nyaman
Rasional: peninggian kepala tempat tidur mempermudah fungsi
pernafasan dengan menggunakan gravitasi, tapi pasien dengan distress
berat akan mencari posisi yang mudah untuk bernafas, misal: sokongan
tangan atau kaki di meja, bantal, lutut, dapat membantu menurunkan
kelemahan otot dan sebagai alat dispansi dada.
4) Pertahankan polusi udara minimum misal: debu, asap dan bulu bantal
yang berhubungan dengan kondisi individu
Rasional: Merupakan faktor pencetus alergi pernafasan, dan dapat
memperberat sesak.

12
5) Dorong atau bantu latihan nafas abdomen atau bibir.
Rasional: memberi pasien beberapa cara untuk mengatasi dan
mengontrol dispnea dan menurunkan jebakan udara.
Kolaborasi:
6) Beri O2 sesuai indikasi
Rasional: dapat memperbaiki/mencegah terjadinya hipoksia.
7) Beri obat sesuai indikasi:
• Bronchodilator
Rasional: merilekskan otot pernafasan dan menurunkan kongesti
lokal, menurunkan spasme jalan nafas, mengi dan produksi mukosa.
• Gol. Zantin
Rasional: menurunkan edema mukosa dan spasme otot polos
dengan peningkatan langsung siklus AMP. Dapat juga menurunkan
kelemahan otot/kegagalan pernafasan dengan meningkatkan
kontraktilitas diafragma.
• Kromolin
Rasional: menurunkan inflamasi lokal dan edema dengan
menghambat efek histamin dan mediator lain.
• Steroid oral/IV
Rasional: mencegah reaksi alergi/menghambat pengeluaran
histamin, menurunkan berat dan frekuensi spasme, inflamasi
pernafasan dan dispnea.

13
2. Inefektif kebersihan jalan nafas berhubungan dengan peningkatan produksi
mukus, sekresi kental ditandai dengan:
- Mengeluh batuk produktif
- Tampak sesak, dan batuk
- Gelisah
- Takikardi
Tujuan: bersihan jalan nafas efektif dengan kriteria:
- Klien mengungkapkan sesak tidak ada
- Batuk hilang
- Klien tampak tenang
Intervensi:
1) Instruksikan klien pada metode yang tepat dalam mengontrol batuk
a. Nafas dalam dan perlahan sebelum duduk setegak mungkin.
b. Gunakan nafas diafragmatik.
c. Tahan nafas selama 3 – 5 detik dan kemudian dengan perlahan
hembuskan sebanyak mungkin melalui mulut (sangkar iga bawah
dan abdomen harus turun).
d. Ambil nafas ke-2, tahan, dan batuk dari dada (bukan dari belakang
mulut atau tenggorok) dengan menggunakan nafas pendek, batuk
kuat.
e. Demonstrasikan pernafasan pursed-lip.

14
Rasional:
Batuk yang tidak terkontrol melelahkan dan inefektif, dapat
menimbulkan frustasi.
a. Duduk tegak akan menggeser organ abdominal menjauhi paru,
memungkinkan ekspansi lebih besar.
b. Pernafasan diafragma menurun, frekuensi pernafasan dan
meningkatkan ventilasi alveolar.
c. d. Peningkatan volume udara dalam paru meningkatkan
pengeluaran sekret.
e. Pernafasan pursed-lip memanjangkan ekshalasi untuk menurunkan
udara yang terperangkap
2) Ajarkan klien tindakan untuk menurunkan viskositas sekresi
a. Pertahankan hidrasi adekuat; meningkatkan masukan cairan 2 – 4
liter/hari. Bila tidak dikontraindikasikan oleh penurunan cardiac
output atau penyakit ginjal.
b. Pertahankan kelembaban adekuat udara inspirasi
c. Hindari lingkungan yang mengandung stimulan.
Rasional:
Sekresi kental sulit untuk dikeluarkan dan dapat menyebabkan
sumbatan mucus yang dapat menimbulkan atelektasis.

15
3) Auskultasi paru-paru sebelum dan sesudah tindakan
Rasional: pengkajian ini membantu mengevaluasi keberhasilan
tindakan.
4) Dorong dan berikan perawatan mulut
Rasional: higiene mulut yang baik meningkatkan rasa sehat dan
mencegah bau mulut.
5) Kolaborasi: pemberian obat sesuai indikasi:
• Ekspektoran
Rasional: mengencerkan sputum sehingga mudah dikeluarkan.
• Analgesik, antitutif
3. Rasional: batuk menetap yang melelahkan perlu ditekan untuk menghemat
energi dan memungkinkan pasien istirahat.