Hernia Ppt
-
Upload
icefransisca -
Category
Documents
-
view
252 -
download
8
Transcript of Hernia Ppt

LAPORAN ASUHAN KEPERAWATAN KLIEN TN.A DENGAN HERNIA
INGUINALIS DI RUANG KUMALA RUMAH SAKIT DR. H.
MOCH. ANSARI SALEHBANJARMASIN
SEKOLAH TINGGI ILMU KESEHATAN SUAKA INSANPROGRAM PROFESI NERS
BANJARMASIN
CREATED BY GROUP
3A

PREPARED BYAri Hartanto, S. Kep.Cucan Purnamasari,
S. Kep.Fransisca Imelda Ice,
S. Kep.Hendra Deslianto
Ardi, S. Kep.Ni Wayan Ria Yusnia
Dewi, S. Kep.Nilariani, S. Kep
Suwandi Rahman, S. Kep
Yurlis Eda Bara’ Padang, S. Kep.

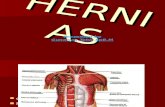
ANATOMI FISIOLOGI

HERNIA INGUINALIS

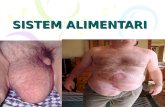
DEFINISI• Hernia adalah kelemahan dinding otot abdominal
yang melewati sebuah segmen dari perut atau struktur abdominal yang lain yang menonjol. Hernia dapat juga menembus melewati beberapa defect yang lain di dalam dinding abdominal, melewati diafragma, atau melewati struktur lainnya di rongga abdominal. (Ignatavicius, Donna,2000).
• Hernia Inguinalis adalah visera menonjol ke dalam kanal inguinal pada titik di mana tali spermatik muncul pada pria (Monika E.2002).

ETIOLOGI• Kongenital• Obesitas• Mengedan• mengangkat beban berat• Faktor pekerjaan • Defek dinding otot abdomen

MANIFESTASI KLINIK• Benjolan didaerah inguinal yang hilang dan timbul. • Pada pemeriksaan terdapat benjolan dilipat paha
atau sampai scrotum,• Isi hernia dapat kembali kerongga peritorium
disebut hernia inguinal reponibilitas, bila tidak dapat kembali disebut hernia inguinal ireponbilitis.
• Bila isinya terjepit akan menimbulkan perasaan sakit di tempat itu disertai perasaan mual.
• Bila klien mengejan atau batuk maka benjolan hernia akan bertambah besar.

KOMPLIKASI– Hernia berulang,– Kerusakan pada pasokan darah, testis
atau saraf– Pendarahan yang berlebihan / infeksi luka
bedah,– Luka pada usus (jika tidak hati-hati),– Setelah Herniografi dapat terjadi
Hematoma,– Fostes urin dan feses,– Residip,– Komplikasi lama merupakan atropi testis
karena lesi.

PEMERIKSAAN DIAGNOSTIK• Foto abdomen PA dan posisi supine • USG• Elektrolit, BUN, dan kadar kreatinin • Tes urinalisis

PENATALAKSANAAN• Medis– Herniorrhaphy– Herniatomi
• Non – Medis– Aktivitas – Diet

LAPORAN KASUS ASUHAN KEPERAWATAN TN. ADENGAN HERNIA INGUINALIS LATERALIS
PENGKAJIAN PRE OP• Identitas Klien• Nama : Tn. A• Umur : 32 tahun• Jenis Kelamin : Laki-laki• Pendidikan: SLTA• Pekerjaan : Sopir• Agama : Islam• Suku/Bangsa : Banjar / Indonesia• Alamat : Jl. I Gg. P Rt.xx, Rw.xx• Ruangan Dirawat : Kumala, xx• Tgl, Masuk RS : 08 Desember 2015• Tgl, Pengkajian : 10 Desember 2015• No. Regis : 28.xx.xx• Diagnosa Medis : Hernia Inguinalis Lateralis Dextra• Dokter yang merawat : dr.S

PRE OPERASI

RIWAYAT PENYAKIT• Keluhan Utama• Klien mengatakan bahwa merasa khawatir terhadap penyakitnya karena tidak
tahu dengan penyakit yang dia derita, dan klien akan dilakukan operasi karena ada benjolan di selangkangan kanan, rencana operasi pada tanggal 11 Desember 2015.
• Riwayat Penyakit Sekarang• Klien mengatakan “ saya adalah seorang supir angkot dan kurang lebih 5 bulan
yang lalu pada saat main bola ketendang teman tepat di selangkangan kanan, klien mengatakan merasakan sakit tetapi tidak saya hiraukan, setelah itu sekitar 2 bulan yang lalu muncul benjolan di perut bagian bawah, pada saat saya BAB saya mengejan kuat karena sulit dikeluarkan, tiba –tiba saya merasa usus terturun dan saya merasakan nyeri yang sangat hebat, banyak keluar keringat dingin, dan merasa mau pingsan menahan sakitnya”. Kemudian pada tanggal 9 Desember 2015 klien memutuskan untuk masuk kerumah sakit RSUD Moch. Ansari Saleh untuk menjalani perawatan dan dirawat inap di ruang Kumala kamar 5x.

• Riwayat Penyakit Dahulu• Klien mengatakan tidak pernah mempunyai penyakit yang
sama sebelumnya, tiak mempunyai riwayat penyakit hipertensi, DM, dan jantung.
• Riwayat Penyakit Keluarga• Klien mengatakan “keluarga saya tidak mempunyai riwayat
penyakit seperti ini sebelumnya, dan tidak mepunyai penyakit keturunan dan menular seperti hipertensi, kencing manis,jantung, TBC, HIV, Hepatitis dan lainya.
• Riwayat Sosial• Klien mengatakan tidak pernah mempunyai masalah baik
dengan keluarga maupun dengan teman kerja, selama sakit banyak kerabat klien yang menjenguk dan mendoakan kesembuhan klien.

PEMERIKSAAN FISIK• Abdomen • Inspeksi : Bentuk abdomen asimetris,
tidak ada asites, tidak terdapat luka/ perdarahan ada benjolan pada inguinal dextra, dengan diameter ± 10 cm.
• Auskultasi : bissing usus 10 x/menit• Perkusi : tympani• Palpasi : tidak ada distensi, ada nyeri
tekan pada bagian inguinal dextra.

Pola Gordon• Pola persepsi terhadap kesehatan• Sebelum sakit : Klien mengatakan “kesehatan itu penting dan
sakit membuat saya tidak bisa beraktivitas seperti biasanya. Apabila saya sakit, biasanya hanya membeli obat di warung”.
• Saat ini: Klien mengatakan “saya tidak tahu sakit apa yang saya derita saat ini,saya merasa takut dengan benjolan yang muncul ini, saya menyerahkan perawatan penyakit saya saat ini kepada dokter, perawat dan keluarga yang menjaga saya, ini adalah ujian yang harus dilalui dan saya juga harus berdoa untuk kesembuhan saya”.
• Masalah : kurang pengetahuan.

• Pola Koping• Keadaan sebelum sakit: klien mengatakan
bahwa apabila saya mendapat masalah biasanya selalu bercerita dan terbuka dengan istri, dan selalu memecahkan masalah bersama-sama”.
• Keadaan saat ini: Klien mengatakan “saya selalu ditemani oleh istri tetapi saya merasa khawatir dan takut tentang penyakit saya, dan tindakan operasi yang akan saya lakukan”.
• Masalah : ansietas

Medikasi• Ketorolac 3 x 30 mg drip• Ceftriaxone 2 x 1 gr, IV

PATHWAY
Dinding abdomen lemah
Organ usus terdorong ke dalam defek / lubang
Perubahan isi abdomen kedalam kanalis inguinalis
Hernia inguinalis dextra
Obstruksi usus total / parsial
Post operasi Pre operasi
psikologi Tidak mengerti proses, tanda, dan
gejala penyakit serta tindakan operasiAncaman perubahan
status kesehatan, rencana tindakan
operasi
Ansietas
Kurang pengetahuan
Insisi bedah Efek anastesi spinal
Pembatasan aktivitas
Hambatan mobilitas fisik
Resiko tinggi
infeksi
Terputusnya jaringan saraf
Nyeri
Faktor pekerjaan, mengedan saat BAB, mengangkat beban berat.

ANALISA DATA PRE OPno Data – data Etiologi Problem
1
2
Data subjektif : “Klien mengatakan “saya selalu ditemani oleh istri tetapi saya merasa khawatir dan takut tentang penyakit saya, dan tindakan operasi yang akan dilakukan kepada saya”.Data objektif :- Klien tampak cemas, gugup- Klien tampak Gelisah- Expresi wajah tegang- TTV : T= 37˚C, P= 70 x/menit, R= 20 x/menit,
BP= 110/70 mmHg
Data Subjektif :Klien mengatakan “saya tidak tahu tentang penyakit yang saya derita.Data Objektif:- Klien tampak Bingung- klien bertanya tentang penyakitnya- klien tampak gugup- Tingkat pendidikan- Klien SLTA
Rencana tindakan operasi, krisis situasional
Tidak mengetahui informasi tentang proses penyakit, tanda, dan gejala penyakit serta tindakan operasi.
Ansietas
Kurang Pengetahuan

DIAGNOSA KEPERAWATAN PRE OP
1. Ansietas berhubungan dengan rencana tindakan operasi, krisis situasional
2. Kurang Pengetahuan berhubungan dengan tidak mengetahui informasi tentang proses penyakit, tanda, dan gejala penyakit serta tindakan operasi.

Dx. 1Patient Out Come Intervensi Rasional Implementasi Evaluasi
Setelah dilakukan tindakan keperawatan selama ± 5-7 jam diharapkan ansietas teratasi dengan kriteria hasil:
- Klien terlihat rileks - Klien mampu
mengidentifikasi dan mengungkapkan gejala cemas
- Klien mampu mengikuti prosedur yang diberikan
- Menunjukkan tehnik untuk mengontrol cemas
- Vital sign dalam batas normal
1. Dorong klien untuk mengekspresikan perasaan cemasnya mngenai tindakan operasi
2. Berikan penjelasan yang benar kepada klien tentang semua tindakan yang akan dilakukan
3. Ajarkan tehnik relaksasi dan distraksi
4. Dorong keluarga untuk menemani klien
1. Proses pembedahan perlu rasa kesiapan sehingga klien dapat mengelola perasaannya
2. Menghindari terlalu banyak informasi
3. Tehnik relaksasi membuat klien dapat mengatasi kecemasannya
4. Keluarga dapat membuat klien termotivasi.
1. Mendorong klien untuk mengekspresikan perasaan cemasnya mngenai tindakan operasi dengan mengungkapakan perasaannya
2. Memberikan penjelasan yang benar kepada klien tentang semua tindakan yang akan dilakukan pada saat operasi dan setelah operasi
3. Mengajarkan napas dalam, dan mendengarkan musik lewat ponsel.
4. Mendorong keluarga untuk menemani klien
S : Klien mengatakan “ saya mulai bisa mengatasi rasa khawatir dan besok saya sudah siap menjalani operasi”
O : - klien tampak rileks- klien terlihat tenang - hasil TTV
T = 36,5˚CP = 75 x / menitR = 20x/menitBP = 110/80 mmHg
A : Ansietas Teratasi P : Intervensi dilanjutkan

Dx.2
Patient Out Come
Intervensi Rasional Implementasi Evaluasi
Setelah dilakukan tindakan keperawatan selama ± 5-7 jam diharapkan klien menunjukkan pengetahuan tentang proses penyakit dengan kriteria hasil:
- Klien menyatakan pemahaman tentang proses penyakit, tanda, dan gejala penyakit serta tindakan operasi.
- Klien mampu menjelaskan kembali mengenai penjelasan yang di berikan perawat .
1.Kaji tingkat pengetahuan klien
2.Jelaskan mengenai patofisiologi, tanda dan gejala, penyebab, penyakit dengan cara yang tepat.
3.Jelaskan tentang tindakan operasi dan perawatan luka setelah operasi.
4.Beritahukan kepada klien dan keluarga tentang aktivitas klien yang dapat menimbulkan kekambuhan penyakit.
1. Mengetahui seberapa tahu klien tentang penyakitnya.
2. Membuat klien mengerti dan memahami tentang proses terjadinya penyakit .
3. Pemahaman klien tentang tindakan medis dapat membuat klien kooperatif dalam menjalani tindakan operasi dan mengetahui perawatan luka dirumah
4. Membuat klien membatasi aktivitas yang dapat membuat terjadinya kekambuhan penyakit
1. Mengkaji tingkat pengetahuan klien
2. Menjelaskan mengenai patofisiologi, tanda dan gejala, penyebab, penyakit dengan cara yang tepat.
3. Menjelaskan tentang tindakan operasi dan perawatan luka setelah operasi.
4. Memberitahukan kepada klien dan keluarga tentang aktivitas klien yang dapat menimbulkan kekambuhan penyakit.
S : Klien mengatakan “ saya mulai memahami tentang penyakit yang saya derita”
O : - Klien tampak
memahami dan mengerti tentang proses terjadinya penyakit
- Klien mampu menjelaskan kembali, tentang apa yang di informasikan perawat
A : Kurang pengetahuan Teratasi P : Intervensi dilanjutkan

POST OPERASI

DATA FOKUS
• Data fokus Post Operasi hari Jumat, 11 Desember 2015 • ( Operasi pukul 09.00 – 13.00 Wita) • Data subjektif : • Klien mengatakan bahwa nyeri pada daerah lipatan paha
setelah operasi, seperti di tusuk – tusuk, Skala nyeri 7 (nyeri berat), nyeri terasa kadang-kadang (± 2 menit)
• Klien mengatakan bahwa tidak diperbolehkan beraktivitas setelah operasi
•

DATA FOKUS
• Data objektif:• Pada daerah Abdomen : • Inspeksi : Tampak luka post operasi tertutup kassa ± 10 cm• Auskultasi : bissing usus 5x/menit• Palpasi : nyeri pada luka post operasi• Perkusi : timpani• Wajah klien tampak meringis bila ada nyeri• Nyeri terjadi apabila klien bergerak• Karakteristik nyeri: • P : insisi pembedahan post op, • Q : seperti ditusuk-tusuk, • R : pada abdomen daerah inguinal dekstra, • S : skala nyeri 7 (nyeri berat)• T : setiap saat.• Klien mendapatkan anastesi spinal sehingga dianjurkan bedrest ± 24 jam• Skala ketergantungan aktifitas = 2 (memerlukan bantuan sedang/ dengan
pengawasan/ diajarkan)

no Data – data Etiologi Problem
1
2
3.
Post-Op Pada hari Jumat, 11 desember 2015Data subjektif :Klien mengatakan bahwa nyeri pada daerah lipatan paha setelah operasi, seperti di tusuk – tusuk, Skala nyeri 7 (nyeri berat), nyeri terasa kadang-kadang (± 2 menit)Data objektif :Pada daerah Abdomen :
I : Tampak luka post operasi tertutup kassa ± 10 cmA : bissing usus 5x/menitP : nyeri pada luka post operasiP : timpani
- Wajah klien tampak meringis bila ada nyeri- Nyeri terjadi apabila klien bergerak- Karakteristik nyeri: P: insisi pembedahan post op, Q: seperti ditusuk-tusuk, R: pada abdomen daerah inguinal dekstra, S: skala nyeri 7 (nyeri berat)T: setiap saat.
Data subjektif :Klien mengatakan bahwa tidak diperbolehkan beraktivitas karena setelah operasi.Data Objektif :- Klien mendapatkan anastesi spinal sehingga diharuskan bedrest ± 24 jam- Skala ketergantungan aktifitas = 2 (memerlukan bantuan sedang/ dengan pengawasan/ diajarkan)
Data Subjektif : -Data Objektif : Tampak luka post op ditutup dengan kassa sepanjang ±10 cm.
TTV : T : 36°c/axillaP: 87x/menitR:21x/menitBp: 110/80 MmHg
Terputusnya kontinuitas jaringan
Terapi pembatasan
gerak
Post op : Insisi bedah
Nyeri
Hambatan mobilitas
fisik
Resiko infeksi

Prioritas Diagnosa KeperawatanPost op
1. Nyeri berhubungan dengan terputusnya kontinuitas jaringan
2. Hambatan mobilisasi fisik berhubungan dengan terapi pembatasan gerak.
3. Resiko infeksi berhubungan dengan luka post operasi : insisi bedah

Patient Out Come
Intervensi Rasional Implementasi Evaluasi
Setelah dilakukan tindakan keperawatan selama 1 x 24 jam diharapkan nyeri dapat teratasi dengan kriteria hasil:
- Klien tampak rileks tidak mengeluh nyeri
- Menunjukkan penggunaan keterampilan relaksasi dan distraksi sesuai indikasi
- TTV dalam batas normal
T: 36,5-37,5˚c, P: 80-100x/m, R: 18-20x/m, BP: 120/80mmHg
- Skala nyeri dalam batas normal : 1-3 (nyeri ringan)
1. Kaji keadaan Umum klien
2. Kaji nyeri menggunakan karakteristik nyeri PQRST
3. Ajarkan menggunakan teknik relaksasi dan distraksi
4. Ukur TTV5. Anjurkan
istirahat6. Kolaborasi
pemberian analgesik
1. Untuk mengetahui keadaan umum klien(keadaan sakit,kesadaran, dan kategori sakit)
2. Untuk mengetahui tingkat nyeri dan untuk menentukkan intervensi
3. Untuk mengalihkan fokus klienterhadap nyeri
4. Untuk mengetahui ketidak normalan hasil tanda-tanda vital
5. Untuk merelaksasi otot-otot.
6. Untuk mengurangi atau menghilangkan nyeri
1. Mengkaji keadaan sakit,kesadaran, dan kategori sakit pasien
2. Mengkaji nyeri menggunakan karakteristik nyeri P: Inkotinuitas jaringan, Q: ditusuk-tusuk, R: abdomen kanan bawah, S: 3 (nyeri berat), T: setiap saat.
3. Mengajarkan teknik relaksasi (tarik napas dalam), dan teknik distraksi (mendengar musik)
4. Mengukur TTV T: 36,2˚c, P: 84x/m, R: 21x/m, BP: 120/70mmHg
5. Menganjurkan klienistirahat
6. Kolaborasi pemberian Ketorolac 3x30mg (drip)
S : Klien mengatakan bahwa nyeri bekas operasi masih.
O: Pada daerah Abdomen : I : Tampak luka post operasi
tertutup kassa ± 10 cmA : tidak terdengar peristaltik
ususP : nyeri pada luka post operasiP : timpani- Wajah klien tampak
meringis bila ada nyeri- Nyeri terjadi apabila klien
bergerak- Karakteristik nyeri: P: insisi pembedahan post op, Q: seperti ditusuk-tusuk, R: pada abdomen daerah
inguinal dekstra, S: skala nyeri 7 (nyeri berat)T : setiap saat.- Hasil TTV T: 36,7˚c, P:
80x/m, R: 20x/m, BP: 110/70mmHg.
A: Nyeri belum teratasiP: intervensi dilanjutkan

Patient Out Come
Intervensi Rasional Implementasi
Evaluasi
Setelah dilakukan tindakan asuhan keperawatan selama 1x 24 jam diharapkan hambatan mobilitas fisik teratasi dengan kriteria hasil:
- Klien mampu melakukan beberapa aktivitas secara mandiri
- Klien mengerti tujuan dari pembatasan gerak
1. Beritahukan kepada klien dan keluarga untuk tirah baring ± 24 jam dan membatasi gerak(tidak boleh duduk)
2. Libatkan keluarga untuk membantu aktivitas klien
3. Ajarkan dan bantu klien miring kanan dan miring kiri ROM Secara bertahap
4. Dampingi klien saat mobilisasi dan bantu dalam pemenuhan ADLnya.
1. Anastesi spinal dianjurkan untuk tirah baring
2. Peran Keluarga dapat memotivasi kesembuhan klien
3. Mobilisasi secara bertahap mendukung pemulihan kondisi klien
4. Dengan didampingi membuat klien diperhatikan dan dipedulikan oleh perawat
1. Memberitahukan kepada klien dan keluarga untuk tirah baring ± 24 jam dan membatasi gerak
2. Melibatkan keluarga untuk membantu aktivitas klien
3. Mengajarkan dan membantu klien miring kanan dan miring kiri setelah ± 24 jam. Secara bertahap
4. Mendampingi klien saat mobilisasi dan bantu dalam pemenuhan ADLnya.
S : Klien mengatakan bahwa tidak diperbolehkan beraktivitas karena setelah operasi.O : Klien mendapatkan anastesi spinal sehingga dianjurkan bedrest ± 24 jam, skala ketergantungan aktifitas = 2 (memerlukan bantuan sedang/ dengan pengawasan/ diajarkan).A : hambatan mobilitas fisik belum teratasi.P : lanjutkan intervensi

Dx 3Patient Out Come Intervensi Rasional Implementasi Evaluasi
Selama dilakukan tindakan keperawatan 3x 24 jam diharapkan resiko infeksi tidak terjadi dengan kriteria hasil :
- Klien bebas dari tanda dan gejala infeksi
- Suhu tubuh dalam rentang normal
T: 36,5-37,5˚c,
1. Kaji adanya tanda-tanda infeksi (suhu tubuh)
2. Lakukan tehnik aseptik dalam perawatan luka post operasi
3. Cuci tangan sebelum dan sesudah tindakan kepada klien.
4. Kolaborasi dalam pemberian antibiotik
1. Suhu tubuh meningkat tanda terjadinya infeksi.
2. Tehnik aseptik meminimalkan terjadinya infeksi
3. Perlindungan terhadap bakteri yang dapat menimbulkan tanda infeksi
4. Pemberian antibiotik untuk mematikan virus dan bakteri
1. mengkaji adanya tanda-tanda infeksi (suhu tubuh) suhu tubuh = 36, 7 0C
2. melakukan tehnik aseptik dalam perawatan luka post operasi
3. menuci tangan sebelum dan sesudah tindakan kepada klien.
4. melakukan kolaborasi dalam pemberian antibiotik ceftriaxon 2x1 vial IV
S : -O :
- tampak luka post op tertutup dengan kassa sepanjang ±10 cm
- suhu tubuh 36, 20CA : resiko infeksi tidak terjadiP : lanjutkan intervensi

Evaluasi
Pre op• Ansietas berhubungan dengan rencana tindakan
operasi, krisis situasional teratasi• Kurang Pengetahuan berhubungan dengan tidak
mengetahui informasi tentang proses penyakit, tanda, dan gejala penyakit serta tindakan operasi teratasi.
Post op• Nyeri berhubungan dengan terputusnya kontinuitas
jaringan teratasi sebagian• Hambatan mobilisasi fisik berhubungan dengan
terapi pembatasan gerak teratasi sebagian• Resiko infeksi berhubungan dengan luka post
operasi : insisi bedah tidak terjadi.

Thanks for your attention !!















![BAB I.doc Black Hernia]](https://static.fdokumen.site/doc/165x107/5571f78c49795991698b9308/bab-idoc-black-hernia.jpg)

